ในปัจจุบันพบว่า ปัญหาการมีบุตรยากเพิ่มมากขึ้น ซึ่งสาเหตุของภาวะมีบุตรยากแบ่งเป็นสาเหตุทางฝ่ายชาย (Male infertility) สาเหตุทางฝ่ายหญิง (Female infertility) และภาวะมีบุตรยากโดยไม่ทราบสาเหตุ (Unexplained infertility) นอกจากนี้ยังมีปัจจัยอื่นที่ส่งเสริมให้มีบุตรยากขึ้น เช่น การแต่งงานช้า การใช้ชีวิตประจำวัน สภาพแวดล้อมที่เป็นพิษ ดังนั้นจึงมีการใช้ยาควบคู่กับเทคโนโลยีช่วยการเจริญพันธุ์ (Assisted Reproductive Technology: ART) เพื่อแก้ปัญหาดังกล่าว
ทว่าก่อนจะเข้าสู่กระบวนการรักษา แพทย์จำเป็นต้องตรวจวิเคราะห์เพื่อหาสาเหตุของการบุตรยากในแต่ละฝ่ายเสียก่อน
ตรวจภาวะมีบุตรยากวันนี้ ที่คลินิกหรือรพ. ใกล้บ้านคุณ เริ่มต้นที่ 392 บาท ลดสูงสุด 63%
จองผ่าน HD ประหยัดกว่า / จ่ายทีหลังได้ / ผ่อน 0% ได้ / พร้อมแอดมินคอยตอบทุกคำถาม!

สาเหตุการมีบุตรยากในฝ่ายหญิง
สาเหตุการมีบุตรยากในฝ่ายหญิงที่พบส่วนใหญ่คือ ภาวะตกไข่ผิดปกติ (Ovalation disorder) อาการทางคลินิกคือ ประจำเดือนขาดหรือรอบประจำเดือนผิดปกติ
องค์การอนามัยโลกได้แบ่งประเภทของภาวะดังกล่าวเป็น 3 กลุ่ม ได้แก่
- WHO group I เกิดจากการทำงานล้มเหลวของสมองส่วนไฮโปทาลามัส (Hypothalamus) ต่อมใต้สมอง(Pituitary gland) ส่งผลให้ฮอร์โมน FSH (Follicular Stimulating Hormone) และ LH (Luteinizing hormone) อยู่ในระดับต่ำ และร่างกายยังอยู่ในสภาวะขาดฮอร์โมนเอสโตรเจน (Estrogen deficiency) ไม่ทราบแน่ชัดว่าภาวะดังกล่าวเกิดจากอะไร แต่สามารถพบได้ในกลุ่มผู้ที่มีพฤติกรรมการรับประทานอาหารผิดปกติ (Anorexia nervosa) หรือเป็นโรคคาลมานน์ซินโดรม (Kallmann syndrome) อาการทางคลีนิกของกลุ่มนี้คือ ประจำเดือนขาด แนวทางในการรักษาคือ การปรับเปลี่ยนพฤติกรรมให้ทานอาหารในปริมาณที่ปกติและออกกำลังกายอย่างเพียงพอ หรือรักษาด้วยกลุ่มยาโกนาโดโทรปิน (Gonadotropins)
- WHO group II เกิดจากการทำงานที่ผิดปกติของสมองส่วนไฮโปทาลามัส (Hypothalamus) ต่อมใต้สมอง (Pituitary gland) ส่งผลให้รอบประจำเดือนแต่ละรอบมีระยะห่างระหว่างรอบมากกว่าปกติ และอาจพบภาวะถุงน้ำรังไข่หลายใบ (Polycystic ovary syndrome: PCOS) สามารถรักษาโดยการใช้ยาเพื่อกระตุ้นให้ไข่ตก ได้แก่ กลุ่มยาโคลมิฟีนซิเตรต (Clomiphene citrate)
- WHO group III เกิดจากการทำงานล้มเหลวของรังไข่ โดยมีระดับฮอร์โมน FSH (Follicular Stimulating Hormone) และ LH(Luteinizing hormone) อยู่ในระดับสูง และร่างกายยังอยู่ในสภาวะขาดฮอร์โมนเอสโตรเจน (Estrogen deficiency) ทำให้ประจำเดือนขาด ยังไม่ทราบสาเหตุที่แน่ชัด รักษาโดยการใช้ไข่บริจาคและเทคโนโลยีช่วยการเจริญพันธุ์
นอกจากนี้ยังมีสาเหตุอื่นๆ ที่ส่งผลให้มีบุตรยากในฝ่ายหญิงอีก เช่น การอุดตันของท่อนำไข่ ส่งผลให้เซลล์ไข่กับอสุจิไม่สามารถปฏิสนธิกันได้ รวมถึงสภาวะที่ฝ่ายหญิงสร้างแอนติบอดีต่ออสุจิ
สาเหตุการมีบุตรยากในฝ่ายชาย
สาเหตุที่พบส่วนใหญ่ในฝ่ายชายคือ ภาวะไม่มีอสุจิในน้ำเชื้อ สามารถแบ่งออกเป็น 3 กลุ่มดังนี้
- กลุ่ม Pre-testicular เป็นกลุ่มที่มีการทำงานผิดปกติที่สมองส่วนไฮโปทาลามัส (Hypothalamus) ต่อมใต้สมอง (Pituitary gland) ส่งผลให้มีระดับฮอร์โมน FSH และ LH ต่ำ ด้วยสาเหตุนี้จึงส่งผลกระทบต่อเนื่องทำให้มีปัญหาในการสร้างอสุจิและฮอร์โมนเทสโทสเทอโรน (Testosterone) ที่เป็นฮอร์โมนเพศชาย รักษาโดยการให้ยากลุ่มโกนาโดโทรปิน (Gonadotropin) ร่วมกับ hCG (Human chorionic gonadotropin) จะช่วยให้ร่างกายกลับมาสร้างอสุจิได้
- กลุ่ม Testicular เป็นกลุ่มที่มีการทำงานของอัณฑะผิดปกติ จึงไม่สามารถสร้างอสุจิได้ อาจเป็นมาแต่กำเนิด เช่น ในผู้ที่เป็นไคลน์เฟลเตอร์ซินโดรม (Klinefelter syndrome) หรือเกิดขึ้นภายหลัง เช่น เกิดการบาดเจ็บบริเวณอัณฑะ ผ่านการผ่าตัด การฉายรังสี หรือการติดเชื้อ กลุ่มนี้จะมีระดับฮอร์โมน FSH และ LH สูง แต่ระดับฮอร์โมนเทสโทสเทอโรนต่ำ การให้ยาจะไม่ได้ผล ดังนั้นต้องเก็บอสุจิจากอัณฑะหรือใช้อสุจิที่บริจาค
- กลุ่ม Post-testicular มีการอุดตันที่ท่อนำอสุจิ ซึ่งอาจเป็นความผิดปกติแต่กำเนิด เช่น ภาวะ CBAVD (Congenital bilateral absence of vas deferens) หรือเกิดขึ้นภายหลัง เช่น การทำหมันชาย หรือการติดเชื้อที่บริเวณท่อนำอสุจิ รักษาด้วยการเก็บอสุจิจากอัณฑะ
การรักษาภาวะมีบุตรยาก คู่สมรสจำเป็นอย่างยิ่งที่ต้องเข้ามาตรวจประเมินภาวะมีบุตรยากเพื่อหาสาเหตุ เช่น การตรวจร่างกาย การตรวจหาความผิดปกติของการตกไข่ การตรวจท่อนำไข่ การตรวจวิเคราะห์คุณภาพอสุจิ เพื่อให้แพทย์ใช้วิเคราะห์และรักษาภาวะมีบุตรยาก
กระบวนการเปลี่ยนแปลงของฮอร์โมนและการตกไข่เป็นอย่างไร
ก่อนจะใช้ยารักษาภาวะมีบุตรยาก จำเป็นที่จะต้องเข้าใจถึงการเปลี่ยนแปลงของฮอร์โมนและการตกไข่ที่เกิดขึ้นในธรรมชาติก่อน คือ ตามปกติแล้ว สมองจะเป็นศูนย์กลางในการควบคุมการเจริญเติบโตของไข่ ระยะเวลาเฉลี่ยในหนึ่งรอบประจำเดือนอยู่ที่ 28 วัน
ปรึกษาเภสัช สั่งยา ฟรีค่าส่งทั่วประเทศ*
แชทกับเภสัชกรฟรี! 9 โมงเช้าถึงเที่ยงคืน พร้อมรับส่วนลดค่ายา 5% HDmall ออกค่าส่งให้สูงสุด 40 บาท

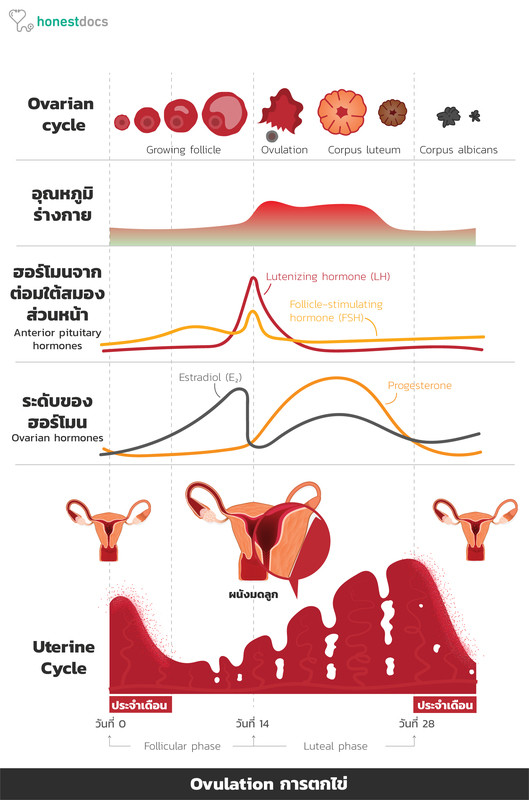
รูปที่ 1 การเปลี่ยนแปลงฮอร์โมนในรอบประจำเดือน
วันที่เริ่มมีประจำเดือนจะนับเป็นวันที่ 1 ของรอบประจำเดือน จะมีเยื่อบุโพรงมดลูกที่ใช้การไม่ได้ของรอบที่แล้วออกมาเป็นประจำเดือน เป็นสัญญาณให้ทราบว่าเป็นการเริ่มรอบประจำเดือนใหม่ และระดับฮอร์โมนจะถูกลดระดับให้มาอยู่ในระดับพื้นฐาน
หลังจากนั้นต่อมใต้สมองส่วนหน้าจะหลั่งฮอร์โมน FSH และ LH ไปกระตุ้นที่รังไข่ให้ไข่มีการเจริญเติบโต และในแต่ละรอบประจำเดือนจะมีไข่ที่เจริญเติบโตได้ดีที่สุด (Dominatnt follicle) เพียงใบเดียว
วันที่ 3-4 ไข่ที่เจริญเติบโตได้ดีที่สุดจะสร้างฮอร์โมนเอสโตรเจน ระดับฮอร์โมนนี้จะเริ่มสูงขึ้นเรื่อยๆ ตามการเจริญเติบโตของไข่ จากนั้นระดับฮอร์โมนเอสโตรเจนที่สูงขึ้นจะกระตุ้นให้เยื่อบุโพรงมดลูกหนาขึ้น และส่งสัญญาณไปยับยั้งให้สมองลดการผลิด FSH
เมื่อไข่มีการเจริญเติบโตเต็มที่แล้ว ระดับฮอร์โมนเอสโตรเจนสูงขึ้นปริมาณมากจะมีการส่งสัญญาณไปที่สมองให้หลั่งฮอร์โมน LH ปริมาณมากเพื่อทำให้ไข่มีการตก เมื่อไข่ตกไปแล้วจะเกิดแผลที่บริเวณนั้น เรียกว่า คอปัสลูเทียม (Corpus luteum) มีหน้าที่สร้างฮอร์โมนโปรเจสเตอโรน (Progesterone) เพื่อให้เยื่อบุโพรงมีความพร้อมสำหรับการฝังตัวของตัวอ่อน หากมีการปฎิสนธิเกิดขึ้น จะมีการสร้างฮอร์โมนโปรเจสเตอโรนได้นานขึ้น จนกว่าตัวอ่อนจะเติบโตเต็มที่จนสร้างฮอร์โมน hCG ได้ หากไม่มีการฝังตัวของตัวอ่อน คอปัสลูเทียมจะฝ่อลง และเยื่อบุโพรงมดลูกจะหลุดกลายเป็นประจำเดือนออกมา
ยาที่ใช้รักษาภาวะมีบุตรยาก
ปัจจุบันยาที่ใช้รักษาภาวะมีบุตรยาก สามารถแบ่งง่ายๆ เป็น 2 กลุ่มใหญ่ได้แก่ กลุ่มยาเพื่อกระตุ้นการตกไข่ และกลุ่มยาควบคุมรอบประจำเดือน แต่ละกลุ่มมีรายละเอียดดังนี้
1. กลุ่มยาเพื่อกระตุ้นไข่
- Clomiphene citrate
ชื่อทางการค้าคือ Clomid, Serophene เป็นยากลุ่มแรกที่แพทย์ใช้ในการรักษาผู้หญิงที่มีภาวะการตกไข่ที่ผิดปกติ หรือคู่สมรสที่มีบุตรยากโดยไม่ทราบสาเหตุ
การทำงานของยา
ในรอบประจำเดือน เมื่อมีการหลั่ง FSH จากต่อมใต้สมองส่วนหน้า FSH จะออกฤทธิ์ไปกระตุ้นที่รังไข่ให้มีการเจริญเติบโต จากนั้นรังไข่จะสร้างฮอร์โมนเอสโตรเจนเพื่อส่งสัญญาณกลับไปยับยั้งให้สมองลดการหลั่ง FSH ลง แต่ยา Clomiphene citrate จะไปจับกับตัวรับฮอร์โมนที่สมอง ทำให้เอสโตรเจนไม่สามารถส่งสัญญาณไปยับยั้งที่สมองได้ สมองจึงผลิต FSH มากระตุ้นที่รังไข่อย่างต่อเนื่อง
ขั้นตอนการรักษา
• รับประทานยาในวันที่ 3-5 ของรอบประจำเดือนติดต่อกัน 5 วัน หลังจากนั้นตรวจระดับฮอร์โมนในเลือดและอัลตราซาวด์ (Ultrasound) เพื่อติดตามขนาดและจำนวนของถุงไข่ หากมีมากกว่า 1 ถุงอาจจะต้องยกเลิกการรักษารอบนี้ เพราะมีความเสี่ยงที่จะตั้งครรภ์แฝดได้
• เมื่อถุงไข่ขนาด 15-20 mm แพทย์จะมีการฉีดยา hCG เพื่อให้ไข่ตกภายใน 24-36 ชั่วโมง สามารถกำหนดเวลาในการฉีดน้ำเชื้อ IUI หรือการมีเพศสัมพันธ์ในวันที่ไข่ตก เพิ่มโอกาสในการตั้งครรภ์ให้สูงขึ้น
• 60%-80% ของผู้หญิงที่ทานยาจะสามารถผลิตไข่และตั้งครรภ์ได้ภายใน 3 รอบประจำเดือน หากมีการใช้ยานานเป็นเวลา 6 เดือนแล้วยังไม่ตั้งครรภ์ อาจจะต้องเปลี่ยนวิธีการรักษาใหม่
ผลข้างเคียงของยา
ปวดหัว คลื่นไส้ ท้องอืด ร้อนวูบวาบ มูกปากมดลูกผิดปกติ
- Letrozole
ชื่อทางการค้าคือ Femara เป็นยาที่ใช้ในกรณีที่ผู้หญิงไม่ตอบสนองต่อการใช้ยา Clomiphene citrate หรือได้รับผลข้างเคียงจาก Clomiphene citrate ทำให้มีมูกปากมดลูกที่ผิดปกติ ส่งผลต่อการปฏิสนธิระหว่างไข่กับอสุจิทำให้ไม่สามารถตั้งครรภ์ได้ นอกจากนี้ยา Letrozole ยังมีประสิทธิภาพในการรักษาผู้ป่วยถุงน้ำจำนวนมากในรังไข่มากกว่า Clomiphene citrate พบกว่ามีอัตราการตกไข่ที่สูงกว่า และความเสี่ยงในการตั้งครรภ์แฝดในผู้ที่ใช้ยา Letrozole มีน้อยกว่า Clomiphene citrate อีกด้วย
การทำงานของยา ยาจะไปยับยั้งการทำงานของเอนไซม์อะโรมาเทส (Aromatase) ทำให้ร่างกายไม่สามารถเปลี่ยนฮอร์โมนแอนโดรเจนเป็นฮอร์โมนเอสโตรเจนได้ ร่างกายจึงมีระดับเอสโตรเจนต่ำ สมองจึงผลิตฮอร์โมน FSH และมีการสร้างไข่อย่างต่อเนื่อง
ขั้นตอนการรักษา
• รับประทานยาในวันที่ 3-5 ของรอบประจำเดือนติดต่อกัน 5-7 วัน หลังจากนั้นตรวจระดับฮอร์โมนในเลือดและอัลตราซาวนด์ (Ultrasound) เพื่อติดตามขนาดและจำนวนของถุงไข่
• หากรับประทานยาในวันที่ 3 ของรอบประจำเดือน ไข่จะตกประมาณวันที่ 14-17 ของรอบประจำเดือน ดังนั้นจะต้องมีเพศสัมพันธ์ก่อนไข่จะตก คือวันที่ 11-18 ของรอบประจำเดือน
ผลข้างเคียงของยา
ปวดหัว มีอาการวิงเวียน ร้อนวูบวาบ - Gonadotropins
เป็นกลุ่มยาฉีดที่ใช้สำหรับกระตุ้นรังไข่ให้เจริญเติบโต โดยภายในยาจะมีฮอร์โมน FSH, LH หรือทั้งสองอย่าง โดยสกัดจากปัสสาวะของผู้หญิงวัยหมดประจำเดือน เช่น Bravelle, Fertinex
ปัจจุบันได้นำเทคโนโลยีมาใช้ในการผลิตโดยเลียนแบบ FSH ในธรรมชาติ เช่น Follistim, Gonal-F แต่การกระตุ้นด้วยการฉีดยานี้มีความเสี่ยงในการตั้งครรภ์แฝด และการเกิดภาวะรังไข่ถูกกระตุ้นมากเกินไป (Ovarian hyperstimulation syndrome: OHSS) ทำให้ไข่มีการเจริญเติบโตภายในรังไข่จำนวนมาก มีการสร้างหลอดเลือดใหม่ และสร้างสารที่ทำให้น้ำออกนอกเส้นเลือด จนไปสะสมตามบริเวณต่างๆ ในร่างกาย เช่น ช่องอก ช่องท้อง ส่งผลให้เกิดการแน่นท้องและหายใจลำบาก
การทำงานของยา
เมื่อฉีดยาเข้าใต้ผิวหนัง (Subcutaneous injections) ยาจะไปกระตุ้นที่รังไข่โดยตรง ซึ่งต่างจากยาโคลมิฟีนซิเตรต (Clomiphene citrate) และเลโทรโซล (Letrozole) ที่ออกฤทธิ์ที่สมองก่อน แล้วส่งผลต่อเนื่องก่อนจะมาถึงที่รังไข่
ขั้นตอนการรักษา
• เมื่อมีรอบประจำเดือน แพทย์จะนัดเข้าเพื่อมาตรวจเลือดและอัลตราซาวนด์ (Ultrasound) เพื่อให้มั่นใจว่า ไม่มีการตังครรภ์หรือมีก้อนเนื้อภายในรังไข่
• แพทย์สั่งจ่ายยา โดยปริมาณยาขึ้นอยู่กับแต่ละคน ผู้ป่วยต้องฉีดยาเข้าใต้ผิวหนังทุกวัน
• แพทย์จะนัดเพื่อตรวจติดตามการพัฒนาของรังไข่ ว่ารังไข่มีการตอบสนองต่อยามากหรือน้อย เพื่อปรับปริมาณยาให้เหมาะสมและลดความเสี่ยงในการเกิด OHSS
• เมื่อถุงไข่ขนาด 15-20 mm แพทย์จะฉีดยา hCG ให้ เพื่อให้ไข่ตกภายใน 24-36 ชั่วโมง หากมีจำนวนถุงไข่มากกว่า 3 ใบอาจจะต้องยกเลิกการรักษารอบนั้น หรือเปลี่ยนวิธีการรักษาเป็น IVF, ICSI หรือ IMSI เพื่อป้องกันการตั้งครรภ์แฝด
ผลข้างเคียงของยา
ปวดหัว คลื่นไส้ ท้องอืด กดเจ็บบริเวณหน้าอก อารมณ์แปรปรวน และระคายเคืองบริเวณที่ฉีดยา
2. กลุ่มยาเพื่อควบคุมรอบประจำเดือน
- Gonadotropin-releasing hormone agonist (GnRH agonist)
เป็นยาที่ควบคุมรอบประจำเดือน โดยป้องกันการตกไข่ก่อนเวลา โดยยาจะออกฤทธิ์กระตุ้นที่สมองอย่างต่อเนื่อง มีการกระตุ้นที่ตัวรับของ GnRH แบบต่อเนื่อง ทำให้มีการหลั่งของ GnRH แบบต่อเนื่องเช่นกัน ซึ่งการกระตุ้นแบบต่อเนื่องจะทำให้จำนวนตัวรับสัญญาณลดลง(Down-regulation) จนทำให้ไม่มีการหลั่งฮอร์โมน FSH และ LH ในที่สุด
ขั้นตอนการรักษา
• จะต้องฉีดยา GnRH agonist เพื่อป้องกันไข่ตกล่วงหน้าก่อนรอบการรักษาอย่างต่อเนื่องจนถึงรอบการรักษา
• เมื่อมีประจำเดือนในรอบที่รักษา แพทย์จะเริ่มให้ฉีดยากระตุ้นไข่ควบคู่กับการฉีด GnRH agonist เพื่อป้องกันไข่ตกก่อนเวลา การฉีดยาด้วยวิธีนี้จะทำให้ร่างกายไม่สามารถสร้าง FSH และ LH ได้ ดังนั้นจึงต้องใช้ยาเพื่อทดแทนฮอร์โมนในการกระตุ้นและทำให้ไข่ตกเท่านั้น
• ตรวจติดตามขนาดของถุงไข่ เมื่อถุงไข่เจริญเติบโตเต็มที่ แพทย์จะฉีดยา hCG เพื่อให้ไข่ตกภายใน 24-36 ชั่วโมง จากนั้นแพทย์จะนัดเพื่อมาเก็บไข่และทำการรักษาด้วยวิธี IVF, ICSI หรือ IMSI ต่อไป
- Gonadotropin-releasing hormone antagonist (GnRH antagonist)
เป็นยาที่ควบคุมรอบประจำเดือนโดยป้องกันการตกไข่ก่อนเวลาเช่นกัน แต่จะออกฤทธิ์ที่รังไข่โดยตรง ทำให้ได้ผลที่รวดเร็วกว่ายากลุ่ม GnRH agonist
ขั้นตอนการรักษา
• หลังจากผู้หญิงได้กระตุ้นไข่ด้วยยากลุ่ม Gonadotropins 3-4 วัน แพทย์จะฉีดยา GnRH antagonist เพื่อป้องกันการตกไข่
• ตรวจผลเลือดและอัลตราซาวนด์ (Ultrasound) เพื่อติดตามการตอบสนองต่อการรักษา เมื่อถุงรังไข่ขนาด 15-20 mm แพทย์จะฉีดยา hCG หรือ Decapeptyl เพื่อให้ไข่ตกภายใน 24-36 ชั่วโมง จากนั้นแพทย์จะนัดเพื่อมาเก็บไข่และทำการรักษาด้วยวิธี IVF, ICSI หรือ IMSI ต่อไป
• มักใช้ยา Decapeptyl ในกรณีที่เกิดภาวะ OHSS ยาจะไปกระตุ้นให้ร่างกายสามารถสร้าง LH เองได้และเกิดการตกไข่ในที่สุด
ผลข้างเคียงของยา
ปวดหัว คลื่นไส้ ปวดท้อง หรือระคายเคืองบริเวณที่ฉีดยา
สำหรับการใช้ยากลุ่มโกนาโดโทรปิน (Gonadotropins) ในการกระตุ้นไข่จะทำให้มีการเจริญเติบโตของไข่จำนวนมากกว่ารอบธรรมชาติ ซึ่งการที่มีไข่เจริญเติบโตหลายใบทำให้ไข่แต่ละใบมีการสร้างฮอร์โมนเอสโตรเจน ดังนั้นระดับเอสโตรเจนจึงสูงขึ้นอย่างรวดเร็ว จะส่งสัญญาณไปที่สมองให้หลั่ง LH พร้อมจะทำให้ไข่ตก แต่ในเวลานั้นไข่ยังเจริญเติบโตไม่เต็มที่ ดังนั้นจำเป็นต้องมีการใช้ยาเพื่อป้องกันไม่ให้ไข่ตกก่อนเวลา
สำหรับการใช้ยาป้องกันไข่ตก ขึ้นอยู่กับยาแต่ละชนิด ถ้าเป็น GnRH agonist จะต้องฉีดยาก่อนการฉีดยากระตุ้นไข่เพื่อให้เกิด Down-regulation แต่ถ้าใช้ยา GnRH antagonist จะฉีดยา 2-4 วันหลังจากฉีดยากระตุ้นไข่ หลังจากนั้นจะมีการฉีดยากระต้นไข่ พร้อมกับยาที่ป้องการไข่ตกไปพร้อมกัน และตรวจติดตามขนาดของถุงไข่ เมื่อได้ขนาดของถุงไข่เจริญเติบโตเต็มที่ค่อยฉีดยากระตุ้นให้ไข่ตก
เพื่อให้การใช้ยาสำหรับภาวะมีบุตรยากมีประสิทธิภาพมากที่สุด ควรจะทราบสาเหตุของการมีบุตรยากก่อน และการใช้ยาทุกประเภทควรอยู่ในการดูแลของแพทย์ เพื่อป้องกันภาวะแทรกซ้อนของการใช้ยา และจะได้มีการติดตามการตอบสนองต่อยาของคนไข้ เพื่อนำไปสู่การรักษาให้มีประสิทธิภาพที่สุด





