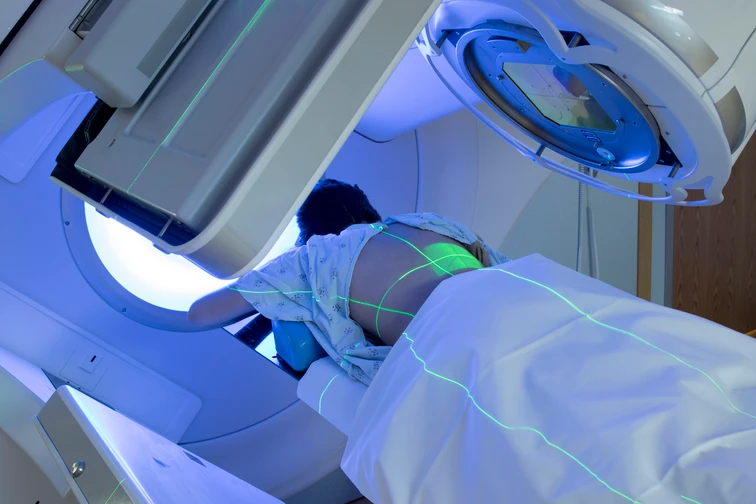
รังสีรักษาคือกระบวนการรักษาที่เกี่ยวข้องกับการใช้รังสีพลังงานสูงเข้ามา โดยนิยมใช้กับการรักษาโรคมะเร็งอย่างแพร่หลายทำให้ผู้ป่วยโรคมะเร็งเกือบครึ่งได้เข้าร่วมการรักษาด้วยรังสี
อีกทั้งการรักษาด้วยรังสียังสามารถใช้เพื่อรักษาเนื้องอกที่ไม่ใช่มะเร็งและภาวะโรคอื่น ๆ ได้อีก อย่างเช่นโรคไทรอยด์ และภาวะความผิดปรกติของโลหิตบางประเภท เป็นต้น
เหตุใดจึงมีการใช้งานรังสีรักษา?
รังสีรักษาสามารถดำเนินการในการรักษามะเร็งเป็นการรักษาเดี่ยว ๆ หรือผสานร่วมกับการบำบัดเคมีก็ได้ โดยการทำรังสีรักษานี้มักจะมีประสิทธิภาพในการควบคุมอาการของผู้ที่เป็นมะเร็งที่ไม่สามารถรักษาให้หายขาดมากที่สุด
หมดปัญหาเหงื่อออกมากที่มืออย่างถาวร รักษาแล้วมือแห้ง ชีวิตง่ายขึ้น!
จองผ่าน HD ประหยัดกว่า / เบิกประกันได้ / ผ่อน 0% ได้ / ปรึกษาหมอก่อนผ่าตัดได้ไม่จำกัดครั้ง

รังสีรักษายังสามารถถูกใช้ร่วมกับการผ่าตัดย่อขนาดเนื้องอกเพื่อทำให้ง่ายต่อการตัดออก (เรียกว่าการให้เคมีบำบัดเบื้องต้นก่อนผ่าตัด) หรือหลังจากการผ่าตัดเพื่อกำจัดเนื้องอกตกค้างที่มีขนาดเล็กออก (เรียกว่าการรักษาหลังผ่าตัด)
วิธีการดำเนินการ
รังสีรักษาสามารถถูกดำเนินการได้ 2 วิธี คือจากภายนอกร่างกาย และจากภายในร่างกาย
การรักษาด้วยรังสีจากภายนอกมักมีการใช้เครื่องจักรที่เรียกว่าเครื่องเร่งอนุภาคซึ่งจะปล่อยคลื่นรังสีพลังงานสูงออกสู่ตำแหน่งที่ต้องการรักษา ซึ่งคลื่นดังกล่าวจะไม่สร้างความเจ็บปวดใด ๆ แก่ผู้เข้ารับการบำบัด
การรักษารังสีจากภายนอกยังต้องดำเนินการรักษาอื่น ๆ ร่วมด้วย และต้องทำการรักษาเป็นระยะเวลาต่อเนื่องหลายวันหรือหลายสัปดาห์อีกด้วย
สำหรับการรักษาด้วยรังสีจากภายในมักจะมีการใช้วัสดุที่สามารถแผ่รังสีออกมาได้เข้าไปในร่างกายในตำแหน่งที่ใกล้กับเซลล์มะเร็งชั่วคราว (เรียกว่าการฝังแร่กัมมันตรังสี) หรือให้ผู้รับการบำบัดกลืนหรือฉีดของเหลวที่แผ่รังสีเข้าไปในร่างกาย แม้ว่ากระบวนการรักษาด้วยรังสีประเภทนี้จะไม่สร้างความเจ็บปวดใด ๆ แต่การนำวัสดุกัมมันตรังสีเข้าร่างกายอาจสร้างความรู้สึกไม่สบายเนื้อสบายตัวได้บ้างอยู่ดี
หลักการทำงาน
รังสีรักษาจะใช้ตัวแผ่รังสีที่มีพลังงานสูงออกมาเพื่อทำลาย DNA เซลล์มะเร็งให้หายไปถาวร
หมดปัญหาเหงื่อออกมากที่มืออย่างถาวร รักษาแล้วมือแห้ง ชีวิตง่ายขึ้น!
จองผ่าน HD ประหยัดกว่า / เบิกประกันได้ / ผ่อน 0% ได้ / ปรึกษาหมอก่อนผ่าตัดได้ไม่จำกัดครั้ง

เนื้อเยื่อสุขภาพดีใกล้ ๆ ย่อมได้รับผลเสียจากการแผ่รังสีดังกล่าว แต่แพทย์จะสามารถเยียวยาเซลล์เหล่านั้นให้เติบโตกลับมาดีเหมือนเดิมได้
ผลข้างเคียง
ความเสียหายชั่วคราวของเนื้อเยื่อสุขภาพดีจะก่อให้เกิดผลข้างเคียงต่อมนุษย์ซึ่งส่วนใหญ่มีระยะเวลาสั้น ๆ
สำหรับผลข้างเคียงทั่วไปก็คืออาการปวดผิวหนัง เหนื่อยล้า และผมร่วง ซึ่งอาการเหล่านี้มักจะดีขึ้นภายในเวลาไม่กี่วันหรือไม่กี่สัปดาห์หลังเสร็จสิ้นกระบวนการรักษา
ผลลัพธ์
แม้ว่าจะมีความเสี่ยงในเรื่องของผลข้างเคียง การใช้รังสีรักษามะเร็งก็ยังถูกนับว่ามีประสิทธิภาพที่สุด โดยผู้ป่วยโรคมะเร็ง 4 ใน 10 คนที่มีการรักษาด้วยรังสีเป็นส่วนหนึ่งของการรักษาจะหายจากมะเร็งที่เป็น
อย่างไรก็ตาม การใช้รังสีรักษาก็ไม่ได้ทำให้เซลล์เนื้อร้ายหดลงทันที มันต้องใช้เวลาระยะหนึ่งก่อนที่ผลการฉายรังสีจะแสดงผลอยู่ดี ซึ่งผลดังกล่าวจะขึ้นอยู่กับชนิดและระยะการลุกลามของมะเร็งนั้น ๆ กอปรกับการรักษาอื่น ๆ ที่บูรณาการร่วมด้วย (อย่างเช่นการบำบัดเคมี หรือผ่าตัด)
การรักษาด้วยรังสีจะทำให้คุณมีสารกัมมันตรังสีในร่างกายหรือไม่?
การรักษาด้วยรังสีจากภายนอกไม่ทำให้คุณมีสารกัมมันตรังสีตกค้างเนื่องจากรังสีจะสามารถผ่านทะลุร่างกายของคุณไป แต่สำหรับการฝังสารกัมมันตรังสีในการรักษาภายในนั้นอาจทำให้ตัวคุณเป็นอันตรายต่อคนรอบข้างได้
หมดปัญหาเหงื่อออกมากที่มืออย่างถาวร รักษาแล้วมือแห้ง ชีวิตง่ายขึ้น!
จองผ่าน HD ประหยัดกว่า / เบิกประกันได้ / ผ่อน 0% ได้ / ปรึกษาหมอก่อนผ่าตัดได้ไม่จำกัดครั้ง

คุณควรปรึกษาทำความเข้าใจในประเด็นความปลอดภัยนี้กับทีมรักษาของคุณก่อน
การรักษาด้วยรังสีดำเนินการอย่างไร?
รังสีรักษาสามารถดำเนินการได้หลายวิธี โดยการรักษาที่ใช้จะขึ้นกับกรณีรายบุคคลไป
หากต้องมีการใช้รังสีรักษา คุณจะถูกส่งให้กับผู้เชี่ยวชาญด้านการบำบัดรังสีเพื่อรับไปรักษาต่อ
ทีมแพทย์รักษาของคุณจะทำการชี้แจงผลข้างเคียงทั้งหมดของการรักษาด้วยรังสี และคุณต้องทำการลงชื่อยินยอมข้อตกลงการรักษาและเพื่อเป็นหลักฐานว่าคุณน้อมรับความเสี่ยงทุกประการที่เกี่ยวข้อง
การวางแผนการรักษา
แผนการรักษาของคุณจะถูกจัดทำขึ้นเพื่อคำนวณหาโดสของรังสีที่สูงที่สุดที่จะทำให้เนื้องอกสลายไป (เพื่อประสิทธิผลที่ดีที่สุดในการรักษา) และเพื่อการคำนวณหาโดสต่ำที่สุดเพื่อป้องกันผลกระทบต่อสุขภาพ
แผนการรักษาของคุณจะขึ้นอยู่กับ:
- ตำแหน่งมะเร็งในร่างกายของคุณ
- ชนิดและขนาดของมะเร็งนั้น ๆ
- สถานะสุขภาพโดยรวมของคุณ
สำหรับการวางแผนการรักษาคุณ ทีมแพทย์ (นักรังสีวิทยา หรือแพทย์รังสีรักษา) จะรวบรวมข้อมูลทั้งหมดที่ได้จากการวินิจฉัยร่างกายคุณ โดยอาจมีการทดสอบอื่น ๆ เพิ่มเติมเพื่อหาขนาดและตำแหน่งของเซลล์มะเร็ง และเพื่อสร้างความเข้าใจพื้นที่ในร่างกายของคุณให้มากขึ้น
เมื่อแพทย์ได้ข้อมูลตามที่ต้องการแล้ว พวกเขาจะทำการคำนวณโดสรังสีทั้งหมดที่จำเป็นต้นใช้ในการรักษา
การหาตำแหน่ง
หากคุณต้องเข้ารับการรักษาด้วยรังสีจากภายนอก อาจมีการใช้เครื่องจำลองภาพในการรักษา โดยเครื่องจักรดังกล่าวจะมีการทำงานคล้ายกับเครื่องจักรที่ใช้ในการรักษาจริง เครื่องจำลองจะใช้รังสีเอกซเรย์เพื่อร่างภาพร่างกายของคุณให้ทีมรักษาหาตำแหน่งที่ต้องได้รับการรักษา
ผู้ป่วยส่วนมากมักใช้วิธีการซีทีสแกนเพื่อหาตำแหน่งเนื้องอก โดยหลังการสแกน นักฉายรังสีอาจสร้างเครื่องหมายบนผิวหนังของคุณด้วยปากกาหมึกซึมเพื่อทำให้แพทย์ที่ดูแลการรักษาในวันต่อ ๆ ไปหาตำแหน่งของเนื้องอกได้อย่างแม่นยำขึ้น
ถ้าคุณต้องทำการรักษาด้วยรังสีที่ลำคอหรือศีรษะของคุณ หรือส่วนใดก็ตามของร่างกายคุณที่ทำการสแกนเป็นไปได้ยาก จะมีการใช้รูปหล่อพลาสติกแทน โดยในกรณีนี้จะมีการแต้มหมึกซึมบนตำแหน่งของเซลล์เนื้อร้ายบนรูปหล่อแทนผิวหนังของคุณ
คอร์สรักษา
การรักษาด้วยรังสีมักจะดำเนินการด้วยการให้รังสีขนาดโดสเล็ก ๆ ต่อกันเป็นเวลาหลายวันหรือหลายสัปดาห์
คนไข้ส่วนมากมักเข้ารับการรักษา 5 ครั้งต่อสัปดาห์ (หรือจากวันจันทร์ถึงวันศุกร์) โดยจะเว้นวันหยุดเสาร์-อาทิตย์เอาไว้ และบางกรณีอาจมีการให้การรักษามากกว่าหนึ่งครั้งต่อวันหรือรวมวันหยุดสุดสัปดาห์ไปด้วย
คอร์สการรักษารังสีส่วนมากมักมีระยะเวลาประมาณ 1 ถึง 7 สัปดาห์
การรักษาด้วยรังสีในแต่ละครั้งมักถูกเรียกว่า “ครั้ง/ย่อย” (fractions) สำหรับการใช้คำว่า “เข้าร่วม” (attendances) มักใช้แสดงถึงการที่ผู้รับการบำบัดมารับการรักษาที่โรงพยาบาล โดยคำว่า ”ย่อย” มักถูกใช้มากกว่า เนื่องจากว่าบางการรักษาบางวันอาจมีมากกว่าหนึ่งครั้งก็เป็นได้
จำนวนครั้งหรือการมารับการรักษาที่กำหนด ขึ้นอยู่กับประเภทของมะเร็งและเป้าหมายของการรักษา หากมีการรักษาด้วยรังสีเพื่อบรรเทาอาการเท่านั้น จะมีจำนวนครั้งที่ต้องทำการรักษาน้อยกว่า
การรักษาด้วยรังสีจากภายนอก
การรักษาด้วยรังสีจากภายนอกสามารถดำเนินการด้วยการใช้เทคนิคดังต่อไปนี้:
การรักษาด้วยรังสีจากภายนอกแบบมาตรฐาน
ผู้ป่วยส่วนมากที่ต้องเข้ารับการรักษาด้วยรังสีมักได้รับการฉายรังสีจากภายนอก
การรักษารังสีลักษณะนี้มักดำเนินการกับผู้ป่วยนอก ทำให้ผู้ป่วยไม่ต้องค้างที่โรงพยาบาล แต่หากว่าคุณต้องเข้ารับการรักษาด้วยเคมีต่อจากการฉายรังสีรักษา หรือรู้สึกไม่สู้ดี คุณต้องพักที่โรงพยาบาลเผื่อเอาไว้
ระหว่างการดำเนินการ คุณจะถูกจัดให้นอนอยู่บนโต๊ะรักษา แพทย์จะนำเครื่องเร่งอนุภาคเข้ามายิงลำแสงพลังงานสูง ณ ตำแหน่งร่างกายที่ต้องรับการรักษา
คุณต้องนอนให้นิ่งที่สุดเท่าที่จะทำได้ตลอดการรักษา ซึ่งคุณสามารถหายใจได้ตามปรกติ กระบวนการนี้จะใช้เวลาไม่กี่นาทีต่อวัน และไม่สร้างความเจ็บปวดใด ๆ
ขณะที่คุณรับการรักษา คุณจะถูกปล่อยให้อยู่ในห้องเพียงลำพัง โดยแพทย์ทางรังสีจะเป็นผู้ควบคุมเครื่องจักรจากนอกห้องและพวกเขาสามารถมองสอดส่องคุณได้จากทางกระจกหรือหน้าจอโทรทัศน์ และบางแห่งอาจเตรียมวิทยุสื่อสารไว้ให้คุณสื่อสารกับแพทย์ข้างนอกไว้อีกด้วย
การฉายรังสีสามมิติแบบปรับความเข้ม (IMRT)
การฉายรังสีสามมิติแบบปรับความเข้ม (IMRT) เป็นการบำบัดรังสีที่ก้าวหน้าประเภทหนึ่งที่ใช้รักษาโรคมะเร็งและเนื้องอก IMRT จะใช้เทคโนโลยีคอมพิวเตอร์เพื่อควบคุมลำแสงขนาดเล็ก ๆ หลายตัวที่มีความเข้มข้นแตกต่างกันเพื่อปรับรูปร่างลำแสงให้มีลักษณะเดียวกับเนื้องอกอย่างแม่นยำ ความเข้มข้นทางรังสีของลำแสงแต่ละเส้นจะถูกควบคุมและมีการเปลี่ยนรูปร่างลำแสงตลอดการรักษา
เป้าหมายของ IMRT คือเพื่อกระจายโดสรังสีจนถึงปริมาณโดสสูงที่สุดกับเนื้องอก โดยก่อผลกระทบต่อเนื้อเยื่อสุขภาพดีให้น้อยที่สุดเพื่อจำกัดผลข้างเคียงหลังการรักษา
รังสีรักษาภาพนำวิถี (IGRT)
การฉายรังสีรักษาภาพนำวิถี (IGRT) เป็นกระบวนการที่ใช้เทคนิคร่างภาพกับการรักษาด้วยรังสีทำให้แพทย์สามารถชี้จุด ระบุ และสอดส่องการเปลี่ยนแปลงของเนื้องอกภายในร่างกายผู้ป่วยได้อย่างแม่นยำ ด้วยวิธี IGRT แพทย์จะสามารถปรับลำแสงที่ใช้รักษาได้ตลอดทำให้เพิ่มประสิทธิผลของการรักษามากขึ้น
รังสีศัลยกรรม (SRS)
การฉายรังสีศัลยกรรม (SRS) หรืออีกชื่อคือรังสีศัลยกรรมแกมม่าไนฟ์ เป็นการบำบัดรังสีความแม่นยำสูงที่ใช้รักษาเนื้องอกและความผิดปรกติต่าง ๆ ในสมอง
จะมีการใช้เครื่องมือเฉพาะที่สามารถปล่อยสำแสงรังสีได้มากถึง 200 ตัวเพื่อส่งโดสรังสีความเข้มข้นสูงไปยังตำแหน่งที่ต้องรักษา โดยกระบวนการนี้มักดำเนินการเพียงหนึ่งครั้งต่อวัน ระหว่างดำเนินการรักษารูปแบบนี้ ศีรษะของคุณจะถูกวงไว้ในกรอบเพื่อจำกัดความเคลื่อนไหว เพื่อให้สามารถใช้งาน SRS ได้อย่างแม่นยำและไม่สร้างความเสียหายแต่เนื้อเยื่อสุขภาพดีโดยรอบ
การฉายรังสีร่วมพิกัดบนลำตัว (SBRT)
การฉายรังสีร่วมพิกัดบนลำตัว (SBRT) สามารถดำเนินการได้จากเครื่องเร่งอนุภาพหรือเครื่อง CyberKnife รุ่นใหม่
การรักษา CyberKnife จะเกี่ยวข้องกันการใช้เครื่องเร่งอนุภาคขนาดเล็กที่ติดอยู่บนแขนกล ซึ่งช่วยให้มีการยิงลำแสงความเข้มข้นสูงหลายตัวไปยังส่วนใดก็ได้บนร่างกายเพื่อกำจัดเนื้องอกและในขณะเดียวกันก็ลดความเสียหายที่จะเกิดขึ้นกับเนื้อเยื่อที่ยังดีอยู่
การรักษาด้วยรังสีจากภายใน
ในบางกรณี แพทย์จำต้องใช้วิธีการฝังวัสดุแผ่รังสีเข้าไปในร่างกายแทน
การรักษาด้วยรังสีจากภายในเกี่ยวข้องกับการฝัง ดื่ม หรือฉีดสารแผ่กัมมันตรังสีเข้าไปในร่างกาย ซึ่งตัวเลือกการให้สารก็ขึ้นอยู่กับชนิดของการรักษาที่ต้องดำเนินการ โดยคุณอาจต้องนอนพักที่โรงพยาบาลเป็นเวลาสั้น ๆ รังสีที่แผ่ออกจากภายในไม่สร้างความเจ็บปวดใด ๆ แต่กระบวนการใส่สารดังกล่าวเข้าร่างกายอาจสร้างความรู้สึกไม่สบายตัวเล็กน้อยบ้าง
การฝังแหล่งกำเนิดกัมมันตรังสี
การฝังแร่กัมมันตรังสีมักหมายถึงการสอดใส่สายโลหะ เม็ดโลหะ หรือท่อเข้าไปใกล้กับตำแหน่งของเซลล์มะเร็ง
สิ่งที่ฝังเข้าไปจะช่วยรักษาพื้นที่ของร่างกายส่วนนั้นโดยไม่ต้องพึ่งกระบวนการผ่าตัด ยกตัวอย่างเช่นการฝังแร่กัมมันตรังสีนี้สามารถฝังที่ช่องคลอดเพื่อรักษาโรคมะเร็งปากมดลูกได้ แต่ในบางกรณีก็ต้องใช้วิธีผ่าตัดเพื่อฝังสารดังกล่าวใกล้กับเซลล์มะเร็งแทน
ระยะเวลาที่แพทย์จะปล่อยให้สารกัมมันตรังสีอยู่ในร่างกายจะขึ้นอยู่กับชนิดและธรรมชาติของมะเร็งที่เป็น โดยอาจเป็นเวลาไม่กี่นาทีหรือไม่กี่วันก็ได้ หรือในกรณี แร่ที่ฝังเข้าร่างกายอาจถูกคาไว้ในนั้นถาวรไปเลย
หากคุณเข้ารับการรักษาด้วยการฝังสารกัมมันตรังสี คุณต้องพักรักษาตัวที่โรงพยาบาลเป็นเวลาไม่กี่วันหรือจนกว่าแพทย์จะทำการนำสารดังกล่าวออก ซึ่งหากสารดังกล่าวออกจากร่างกายของคุณแล้ว ตัวคุณก็จะไม่เป็นอันตรายต่อผู้คนรอบข้างอีก
การฝังแร่กัมมันตรังสีในร่างกายแบบถาวรจะไม่ส่งผลต่อผู้อื่น เนื่องจากสารที่ใช้มีขนาดที่เล็กมา ๆ อีกทั้งปริมาณรังสีที่สารแผ่ออกมาจะค่อย ๆ ลดลงเองตามกาลเวลา
รังสีรักษาด้วยของเหลว
การรักษาด้วยของเหลวที่มีรังสีแผ่ออกมาจะถูกใช้เพื่อการรักษาโรคมะเร็งต่อมไทรอยด์ ซึ่งสามารถมาในรูปแบบของเครื่องดื่ม ฉีดเข้าเส้นเลือด หรือฉีดลงบริเวณที่เป็นมะเร็งโดยตรงก็ได้
หลังจากการรักษารังสีด้วยของเหลว ตัวคุณจะมีการแผ่รังสีออกมาเป็นเวลาไม่กี่วัน ซึ่งไม่ควรส่งผลอันตรายในระยะยาวแต่อย่างใด แต่กระนั้นระหว่างที่ร่างกายของคุณมีรังสีแผ่ออกมาอยู่ก็ควรพักอยู่ที่โรงพยาบาลเพื่อป้องกันความเสี่ยงต่าง ๆ ไว้ก่อนจะเป็นการดีที่สุด
ความเข้มข้นของรังสีจากร่างกายจะถูกตรวจสอบอย่างระมัดระวังตลอดเวลา และคุณก็สามารถออกจากโรงพยาบาลได้หลังจากที่ระดับรังสีตกลงจนอยู่ในระดับปลอดภัยแล้ว ทีมรักษาของคุณจะแนะนำข้อควรปฏิบัติหลังจากนั้นให้แก่คุณโดยควรปฏิบัติตามคำแนะนำเหล่านั้นเป็นเวลาไม่กี่วัน
หากคุณไม่เข้าใจอะไรหรือมีบางอย่างไม่แน่ใจ คุณก็สามารถปรึกษาทีมแพทย์หรือขอคำอธิบายจากพวกเขาได้ตลอดเวลา
การนัดหมายติดตามผลการรักษา
หลังจากคอร์สการรักษาด้วยรังสีเสร็จสิ้น คุณจะถูกนัดให้มาพบแพทย์อีกทีเพื่อตรวจดูความคืบหน้าต่าง ๆ การนัดพบครั้งแรกมักจะเกิดขึ้นประมาณ 4 และ 6 สัปดาห์หลังการรักษาหยุดลง
คุณอาจถูกนัดให้มาพบแพทย์เพื่อติดตามผลติดต่อไปหลายปี ซึ่งจะค่อย ๆ มีความถี่น้อยลงเมื่อเวลาผ่านไป
อีกทั้งแพทย์เจ้าของไข้คุณจะมอบรายงานการรักษาแก่คุณ หากมีข้อสงสัยใด ๆ หลังการรักษาด้วยรังสีคุณก็สามารถติดต่อทีมรักษาได้ตลอดเวลา
ผลข้างเคียง
หลังการรักษาด้วยรังสี มักจะเกิดผลข้างเคียงขึ้นบ้าง โดยมักจะเกิดขึ้นเนื่องจากความเสียหายที่เซลล์สุขภาพดี กับการกำจัดเซลล์เนื้อร้ายนั่นเอง
ผลข้างเคียงที่เกิดจะขึ้นอยู่กับ:
- ส่วนของร่างกายที่รับการรักษา
- โดสของรังสีที่ถูกใช้
- ความเร็วในการฟื้นตัวของเซลล์สุขภาพดี
อีกนัยหนึ่งคือการรักษาด้วยรังสีจะส่งผลต่อผู้ป่วยแต่ละคนแตกต่างกันออกไป ให้เป็นการยากที่จะบอกได้ว่าคุณจะมีปฏิกิริยาอย่างไรหลังการรักษาบ้าง บางคนอาจเจอผลข้างเคียงที่อ่อน แต่ในขณะที่อีกคนอาจประสบกับผลข้างเคียงในระดับรุนแรงมากก็เป็นได้
ผลข้างเคียงจากการรักษาด้วยรังสีส่วนมากจะคงอยู่ประมาณไม่กี่วันหรือไม่กี่สัปดาห์ แต่สำหรับภาวะข้างเคียงบางอย่าง อาทิเช่นอาการเหนื่อยล้าอาจกินเวลามากเป็นเดือน ๆ
ก่อนที่จะตัดสินใจทำการรักษานี้ คุณควรพูดคุยกับทีมแพทย์ถึงความเสี่ยงต่าง ๆ เสียก่อน
ผลข้างเคียงทั่วไป
ผลข้างเคียงที่พบเห็นได้ทั่วไปหลังการรักษาด้วยรังสีมักกินระยะเวลาสั้น ๆ และไม่ได้ส่งภาวะรุนแรงมากอะไรกบร่างกาย ซึ่งมีดังต่อไปนี้:
ปวดผิวหนัง
ผิวหนังบริเวณที่ได้รับการรักษาด้วยรังสีจะมีอาการแดงและปวดเมื่อย ซึ่งอาจกินเวลายาวนานได้ถึงสองสามสัปดาห์
บางคนอาจมีผิวหนังลอก (คล้ายกับโดนแดดเผา) ซึ่งอาการนี้มักจะหายไปเองภายในไม่กี่สัปดาห์
ทีมรักษาของคุณจะแนะนำวิธีดูแลผิวของคุณระหว่างช่วงที่ต้องรับการรักษาด้วยรังสีไว้ดังนี้:
- หลีกเลี่ยงการโกนหรือใช้น้ำหอมกลิ่นแรงกับบริเวณที่มีอาการ
- ป้องกันผิวหนังจากลมเย็น และทาครีมกันแดดที่มีค่า SPF สูง ๆ (ประมาณ 15 หรือมากกว่า)
- ใช้เครื่องโกนหนวดไฟฟ้าแทนการใช้มีดโกน
- สวมใส่เสื้อผ้าหลวม ๆ สบาย ๆ ที่ทำมาจากผ้าธรรมชาติ พยายามอย่าสวมใส่สร้อยคอ เน็คไท หรือกระเป๋าพาดไหล่แน่นเกินไป
- ให้ปรึกษาทีมรักษาก่อนลงไปว่ายน้ำในสระน้ำที่มีคลอรีน
เหนื่อยล้า
คุณจะรู้สึกเหน็ดเหนื่อยทั้งระหว่างการรักษาและหลังการรักษาด้วยรังสี คุณต้องพยายามนอนหลับพักผ่อนมาก ๆ ในช่วงนี้
ความเหน็ดเหนื่อยเป็นอาการหลังรับการรักษาด้วยรังสีที่พบได้ทั่วไป ซึ่งอาจจะเกิดขึ้นระหว่างเข้ารับการรักษาด้วยรังสีอีกเช่นกัน ทำให้ระหว่างการบำบัดด้วยรังสี แพทย์จะทำการเจาะตรวจเลือดของคุณ เพื่อให้มั่นใจว่าคุณจะไม่เป็นภาวะโลหิตจาง ซึ่งหากเกิดภาวะดังกล่าวขึ้น คุณต้องทำการถ่ายเลือดในทันที
รู้สึกคลื่นไส้
ผู้คนส่วนมากที่เข้ารับการรักษาด้วยรังสีมักจะไม่เกิดอาการคลื่นไส้หรือรู้สึกไม่สบาย แต่หากคุณรู้สึกเช่นนั้น หรือหลังจากการรักษา แพทย์ก็สามารถจ่ายยาบรรเทาอาการให้คุณได้
การรักษาด้วยรังสีที่พื้นที่ช่องท้องหรือเชิงกรานของคุณอาจทำให้คุณรู้สึกคลื่นไส้ได้ ซึ่งจะเป็นเช่นนั้นไม่กี่วันหลังจากเสร็จการรักษา การรับประทานยาแก้คลื่นไส้จะช่วยบรรเทาอาการนี้ได้
ไม่อยากอาหาร
มีคุณมีอาการคลื่นไส้และเหนื่อยล้ารวมกัน จะทำให้คุณรู้สึกไม่อยากอาหารตามมา
หากคุณรู้สึกฝืนรับประทานอาหาร คุณก็สามารถเปลี่ยนไปทานอาหารมื้อเล็ก ๆ แต่หลายมื้อแทนได้ คุณสามารถขอคำปรึกษากับทีมแพทย์ของคุณให้พวกเขาส่งคุณไปพบกับนักโภชนาการก็ได้
ท้องเสีย
อาการท้องเสียเป็นภาวะข้างเคียงจากการบำบัดด้วยรังสีบริเวณช่วงท้องหรือเชิงกรานที่พบเห็นได้ทั่วไป โดยมักจะมีอาการหลังการรักษาไม่กี่วัน และจะค่อย ๆ แย่ลงหากมีการรักษาต่อ ๆ ไป อาการเหล่านี้สามารถรักษาหรือบรรเทาได้ด้วยการใช้ยา
หลังจากการรักษาเสร็จสิ้นลง อาการท้องเสียควรต้องหายไปภายในเวลาไม่กี่สัปดาห์ หากอาการยังไม่ดีขึ้นหรือมีเลือดปนอุจจาระ ให้รีบปรึกษาแพทย์ในทันที
ผมร่วง
อาการท้องเสียเป็นภาวะข้างเคียงจากการบำบัดด้วยรังสีบริเวณศีรษะและลำคอที่พบเห็นได้ทั่วไป ไม่เหมือนกับการบำบัดเคมีกับบริเวณส่วนศีรษะ การรักษาด้วยรังสีจะทำให้คุณแค่มีอาการผมร่วงเท่านั้น
คนไข้หลายคนที่ประสบกับปัญหาผมร่วงมักเกิดความกังวลใจและทำใจลำบาก ให้คุณปรึกษาแพทย์หรือครอบครัวของคุณเพื่อระบายความอัดอั้น เพื่อให้พวกเขาคอยส่งกำลังใจให้แก่คุณ
ภายในเวลาไม่กี่สัปดาห์หลังการรักษาด้วยรังสี ผมของคุณจะเริ่มงอกกลับมา ในบางกรณีผมที่งอกใหม่จะมีลักษณะหรือสีที่ต่างไปจากเดิม
กลืนลำบาก
การรักษาด้วยรังสีที่ทรวงอกจะทำให้หลอดอาหารเกิดการอักเสบชั่วคราว และทำให้เกิดความลำบากในการกลืนอาหารขึ้น แพทย์สามารถออกยาที่ช่วยบรรเทาให้แก่คุณได้หากจำเป็น
คุณควรหลีกเลี่ยงการทานอาหารรสเผ็ดร้อนหรือการดื่มน้ำที่มีความเป็นกรดในช่วงนี้ เนื่องจากจะยิ่งไปทำให้ภาวะนี้แย่ลงไป
ผลกระทบที่มีต่อการมีเพศสัมพันธ์และการตั้งครรภ์ของผู้หญิง
การรักษาด้วยรังสีจะทำให้คุณหมดอารมณ์ทางเพศไป โดยมักเป็นผลมาจากภาวะข้างเคียงอื่น ๆ อย่างความรู้สึกคลื่นไส้ เหน็ดเหนื่อย หรือความกังวลที่รบกวนจิตใจของคุณมากกว่า
สำหรับการรักษาด้วยรังสีที่ปากช่องคลอดจะทำให้พื้นที่ดังกล่าวปวดเมื่อยและตีบแคบขึ้น ทางแพทย์ที่จัดการเรื่องการรักษาด้วยรังสีจะแนะนำวิธีจัดการกับปัญหาเหล่านี้ด้วยการใช้เครื่องขยายช่องคลอด ซึ่งเป็นอุปกรณ์ที่ใช้สอดเข้าช่องคลอดเพื่อป้องกันไม่ให้ช่องคลอดตีบ การมีเพศสัมพันธ์บ่อย ๆ ในช่วงที่ต้องเข้ารับการรักษาจะช่วยป้องกันปัญหาช่องคลอดตีบได้อีกเช่นกัน
หากคุณมีอาการช่องคลอดแห้งหรือรู้สึกเจ็บเวลามีเพศสัมพันธ์ คุณสามารถใช้สารหล่อลื่นหรือใช้ยาที่ทางแพทย์แนะนำได้
สำหรับการรักษาด้วยรังสีที่บริเวณเชิงกราน จะมีโอกาสทำให้เป็นหมันได้
ผลกระทบที่มีต่อการมีเพศสัมพันธ์และการมีลูกของผู้ชาย
สำหรับผู้ชายจะมีภาวะอวัยวะเพศไม่แข็งตัวชั่วคราว และหมดอารมณ์ทางเพศไป ซึ่งเป็นผลข้างเคียงหลังการรักษารังสีกับบริเวณเชิงกรานที่พบได้ทั่วไป
ข้อและกล้ามเนื้อแข็ง
การรักษาด้วยรังสีบางครั้งอาจทำให้กล้ามเนื้อของคุณรัดตัว และทำให้ข้อต่อต่าง ๆ ที่อยู่ในบริเวณที่รับการรักษาเกิดแข็งตัว โดยจะก่อให้เกิดความรู้สึกไม่สบายตัวและมีอาการบวมในบริเวณดังกล่าว
การออกกำลังกายบ่อย ๆ จะช่วยป้องกันผลข้างเคียงนี้ได้ หากคุณมีอาการดังกล่าว แพทย์ที่ดูแลอาจส่งคุณไปหานักกายภาพบำบัดช่วยแทน
ภาวะข้างเคียงมีระยะเวลานาน
การรักษาด้วยรังสีมีโอกาสทำให้คุณประสบกับภาวะข้างเคียงรุนแรงที่มักมีระยะเวลานานกว่าปรกติ (ซึ่งเกิดขึ้นได้ยาก) ซึ่งอาการดังกล่าวมีดังนี้:
ภาวะเป็นหมันและหมดประจำเดือนเร็วกว่าวัยอันควรในผู้หญิง
การรักษาด้วยรังสีบริเวณเชิงกรานของผู้หญิงอาจทำให้รังไข่สัมผัสกับรังสีได้ สำหรับผู้หญิงนั้น อาจทำให้หมดประจำเดือนเร็วกว่ากำหนดหรือไม่สามารถมีบุตรได้อีก ซึ่งมักเป็นความเสี่ยงสำหรับผู้หญิงที่ต้องการมีครอบครัวกลัวที่สุด
ก่อนเข้ารับการรักษา แพทย์จะชี้แจงทางเลือกและการช่วยเหลือทั้งหมดที่มี ยกตัวอย่างเช่นคุณอาจใช้วิธีผ่าตัดเก็บไข่และแช่แข็งไข่ไว้เผื่อกรณีที่คุณอยากมีบุตร
ซึ่งกรณีดังกล่าวอาจไม่สามารถทำได้หากคุณต้องเข้ารับการรักษาด้วยรังสีทันที
ภาวะเป็นหมันในผู้ชาย
การรักษาด้วยรังสีบริเวณเชิงกรานหรือบริเวณอัณฑะของผู้ชายอาจก่อให้เกิดภาวะเป็นหมันได้ ซึ่งมีทั้งแบบถาวรและชั่วคราว
หากมีความเสี่ยงเช่นนี้ ทางแพทย์จะทำการชี้แจงความเสี่ยงให้คุณทราบก่อน และหากถ้าทำได้ คุณก็สามารถเลือกเก็บน้ำเชื้อไว้เผื่อกรณีที่คุณต้องการมีบุตรก็ได้
ผิวเปลี่ยนแปลง
เป็นภาวะข้างเคียงหลังการรักษาด้วยรังสีที่มีระยะเวลาฟื้นตัวนาน บางคนอาจมีผิวหนังหนาขึ้น มีสีเข้มขึ้น และอาจมีบางคนที่มีกระเกิดขึ้น (คล้ายกับผิวส้ม)
ภาวะกลั้นอุจจาระไม่ได้
เป็นภาวะข้างเคียงที่หายากที่มาจากการรักษาด้วยรังที่บริเวณเชิงกราน โดยผู้ป่วยจะไม่สามารถควบคุมการเคลื่อนไหวบริเวณลำไส้ได้จนทำให้อุจจาระเล็ดออกมาจากทวารหนัก
ภาวะกลั้นอุจจาระไม่ได้สามารถรักษาได้ด้วยการเปลี่ยนแปลงโภชนาการ การใช้ยา หรือกระบวนการผ่าตัดต่าง ๆ
ภาวะบวมน้ำเหลือง
การรักษาด้วยรังสีสามารถสร้างความเสียหายไปยังระบบเครือข่ายของต่อมและท่อน้ำเหลืองภายในร่างกายของคุณได้ โดยหน้าที่หลักของระบบน้ำเหลืองคือการดูดของเหลวส่วนเกินออกจากเนื้อเยื่อ
และการล้มเหลวของระบบน้ำเหลืองดังกล่าวจะทำให้ของเหลวสะสมกันจนสร้างความเจ็บปวดและบวมออกมา ซึ่งเรียกว่าภาวะบวมน้ำเหลืองนั่นเอง
ภาวะดังกล่าวมักจะเกิดกับแขนขามากที่สุด แต่ก็สามารถส่งผลไปยังส่วนอื่น ๆ ของร่างกายได้อย่างหน้าอก เป็นต้น ภาวะแขนบวมน้ำเหลืองมักพบในผู้หญิงที่ผ่านการผ่าตัดรักแร้หรือรังสีรักษามะเร็งเต้านมมา
สำหรับการป้องกันภาวะบวมน้ำเหลืองไม่ให้เกิดขึ้นนั้น มักจะใช้วิธีออกกำลังกายและเทคนิคประโคมผิว หากเกิดภาวะดังกล่าวขึ้น ผู้ป่วยก็สามารถควบคุมอาการได้จากการรักษาตามคลินิกที่เชี่ยวชาญในการจัดการกับภาวะน้ำเหลืองนี้ได้
มะเร็งชนิดที่สอง
การรักษาด้วยรังสีมีความเสี่ยงที่จะก่อโรคมะเร็งบางชนิดขึ้นภายหลังการรักษาครั้งแรกหลายปี ซึ่งมักจะเรียกการกลับมาของมะเร็งนี้ว่ามะเร็งชนิดที่สอง