1. สถานการณ์โรคติดต่อทางเพศสัมพันธ์
หลักการและเหตุผล
โรคติดต่อทางเพศสัมพันธ์ (Sexually transmitted infections; STIs) เกิดจากการติดต่อผ่านทางเพศสัมพันธ์ ไม่ว่าจะเป็นการร่วมเพศทางช่องคลอด ทางปาก หรือทาง ทวารหนัก กับผู้ที่เป็นโรคหรือผู้ติดเชื้อ โรคติดต่อทางเพศสัมพันธ์ 5 โรคหลัก ได้แก่ ซิฟิลิส หนองใน กามโรคของต่อมและท่อน้ำเหลือง หนองในเทียม และแผลริมอ่อน ส่วน โรคติดต่อทางเพศสัมพันธ์อื่นๆ ได้แก่ เริมที่อวัยวะเพศและทวารหนัก หูดอวัยวะเพศและ ทวารหนัก พยาธิช่องคลอด ทั้งนี้สถานการณ์โรคติดต่อทางเพศสัมพันธ์ในปัจจุบันยังคงเป็น ปัญหาสาธารณสุขที่สำคัญ แนวโน้มอัตราป่วยที่เพิ่มขึ้นอาจเป็นสัญญาณที่บ่งชี้ถึงการมีเพศสัมพันธ์ที่ไม่ปลอดภัย ซึ่งเป็นปัจจัยเสี่ยงสำคัญที่ทำให้เกิดการติดเชื้อเอชไอวีได้
สถานการณ์โรคติดต่อทางเพศสัมพันธ์ทั่วโลก จากรายงานขององค์การอนามัยโลก (World Health Organization; WHO) ในปี พ.ศ. 2551 พบว่ามีผู้ป่วยโรคติดต่อทางเพศสัมพันธ์ทั้งหมด 498.9 ล้านราย โดยพยาธิช่องคลอด มีจำนวนผู้ป่วยสูงเป็นอันดับ 1 ซึ่งเพิ่มจาก 248.5 ล้านรายในปี พ.ศ.2548 เป็น 276.4 ล้านราย ในปี พ.ศ. 25511 ขณะที่ โรคอื่นๆ ก็มีแนวโน้มอัตราป่วยสูงขึ้นเช่นกัน สอดคล้องกับรายงานสถานการณ์แนวโน้มโรคติดต่อทางเพศสัมพันธ์ของศูนย์ควบคุมโรคประเทศสหรัฐอเมริกา (Centers for Disease Control and Prevention; CDC) พบว่าในปี พ.ศ. 2556 มีผู้ป่วยหนองในเทียม จากเชื้อ Chlamydia trachomatis ในประเทศสหรัฐอเมริกาทั้งหมด 1,401,906 ราย คิดเป็น 446.6 ต่อประชากรแสนคน มีอัตราลดลง 1.5% เมื่อเปรียบเทียบกับปี พ.ศ. 2555 หนองใน มีผู้ป่วยทั้งหมด 333,004 ราย คิดเป็น 106.1 ต่อประชากรแสนคน มีอัตราลดลง 0.6% เมื่อเปรียบเทียบกับปี พ.ศ. 2555 และซิฟิลิส มีผู้ป่วยทั้งหมด 17,375 ราย คิดเป็น 5.5 ต่อประชากรแสนคน เพิ่มขึ้น 10% เมื่อเปรียบเทียบกับปี พ.ศ. 25552
หมดปัญหาเหงื่อออกมากที่มืออย่างถาวร รักษาแล้วมือแห้ง ชีวิตง่ายขึ้น!
จองผ่าน HD ประหยัดกว่า / เบิกประกันได้ / ผ่อน 0% ได้ / ปรึกษาหมอก่อนผ่าตัดได้ไม่จำกัดครั้ง

สำหรับสถานการณ์โรคติดต่อทางเพศสัมพันธ์ในประเทศไทย จากรายงาน 506 ของ สำนักระบาดวิทยา กรมควบคุมโรค กระทรวงสาธารณสุข พบว่าอัตราป่วยมีแนวโน้มลดลง จากอัตราป่วย 19.49 ต่อประชากรแสนคนในปี 2552 เป็น 18.63 ต่อประชากรแสนคนใน ปี 2556 เมื่อจำแนกรายโรค พบว่า หนองในเป็นโรคที่พบบ่อยที่สุด 10.42 ต่อประชากร แสนคน รองลงมาได้แก่ ซิฟิลิส 3.67 ต่อประชากรแสนคน หนองในเทียม 3.07 ต่อประชากร แสนคน แผลริมอ่อน 0.94 ต่อประชากรแสนคน และกามโรคของต่อมและท่อน้ำเหลือง 0.54 ต่อประชากรแสนคน ตามลำดับ3
จะเห็นได้ว่าอัตราป่วยโรคติดต่อทางเพศสัมพันธ์โดยรวมยังมีแนวโน้มเพิ่มสูงขึ้น สิ่งสำคัญ ที่เราต้องตระหนักคือ อัตราป่วยโรคติดต่อทางเพศสัมพันธ์ที่เพิ่มขึ้นนั้นแสดงให้เห็นถึงการมีเพศสัมพันธ์ที่ไม่ปลอดภัยส่งผลโดยตรงต่อการแพร่ระบาดของการติดเชื้อเอชไอวี เนื่องจากโรคติดต่อทางเพศสัมพันธ์มีความสัมพันธ์กับการติดเชื้อเอชไอวี โดยผู้ป่วยโรคติดต่อ ทางเพศสัมพันธ์จะมีโอกาสติดเชื้อเอชไอวีจากการมีเพศสัมพันธ์ที่ไม่ปลอดภัย มากกว่าผู้ที่ ไม่ป่วยด้วยโรคติดต่อทางเพศสัมพันธ์ประมาณ 3-5 เท่า4 ซึ่งการติดเชื้อเอชไอวี/เอดส์เป็นโรค ที่ทำให้เกิดการสูญเสียทางเศรษฐกิจและสังคมของประเทศเป็นอย่างมาก การดูแลรักษา และการป้องกันควบคุมโรคติดต่อทางเพศสัมพันธ์จึงเป็นเรื่องสำคัญที่จะช่วยลดการแพร่กระจาย เชื้อเอชไอวีได้อีกทางหนึ่ง ดังนั้นกรมควบคุมโรค โดยกลุ่มบางรักโรคติดต่อทางเพศสัมพันธ์ สำนักโรคเอดส์ วัณโรค และโรคติดต่อทางเพศสัมพันธ์ จึงได้มีการปรับปรุงแนวทางการดูแล รักษาโรคติดต่อทางเพศสัมพันธ์อย่างต่อเนื่องเพื่อให้มีความทันสมัยอยู่เสมอ ส่งผลให้การดูแลรักษา และการป้องกันควบคุมโรคติดต่อทางเพศสัมพันธ์ และการติดเชื้อเอชไอวีมีประสิทธิภาพยิ่งขึ้น
วัตถุประสงค์
แนวทางการดูแลรักษาโรคติดต่อทางเพศสัมพันธ์ พ.ศ. 2558 มีวัตถุประสงค์เพื่อให้ แพทย์ บุคลากรทางการแพทย์ และบุคลากรที่เกี่ยวข้อง ใช้เป็นแนวทางประกอบการดูแล รักษาผู้ป่วยและผู้ติดเชื้อโรคติดต่อทางเพศสัมพันธ์ได้อย่างมีประสิทธิภาพ
2. แนวทางการดูแลรักษาผู้มารับบริการ ตรวจโรคติดต่อทางเพศสัมพันธ์
การดูแลรักษาผู้มารับบริการตรวจโรคติดต่อทางเพศสัมพันธ์นั้น สิ่งสำคัญนอกเหนือจากการให้การวินิจฉัยโรคที่ถูกต้องและการรักษาที่มีประสิทธิภาพแล้ว จะต้องคำนึงถึงแนวทางอื่นๆ โดยเฉพาะอย่างยิ่งการปรับเปลี่ยนหรือลดพฤติกรรมเสี่ยงของผู้มารับบริการ ผู้ป่วย/ติดเชื้อและผู้สัมผัสโรค รวมถึงการค้นหาโรคติดต่อทางเพศสัมพันธ์อื่นที่ยังไม่มีอาการ เช่น โรคซิฟิลิส การติดเชื้อเอชไอวี เป็นต้น
1. การซักประวัติ
ปัญหาที่มารับการตรวจอาการสำาคัญ อาการร่วม พฤติกรรมการมีเพศสัมพันธ์ ช่องทางที่ใช้ในการมีเพศสัมพันธ์ เช่น การมีเพศสัมพันธ์ทางปาก ทางทวารหนัก การใช้ถุงยาง อนามัยในช่องทางต่างๆ ที่ใช้ในการมีเพศสัมพันธ์ อาการผิดปกติทางท่อปัสสาวะ เช่น ปัสสาวะ แสบขัด มีมูกหรือหนองไหลจากท่อปัสสาวะ การมีตกขาวที่ผิดปกติ อาจมีสีเปลี่ยนไปจากเดิม ขาวปนเทา เหลืองหรือเขียวปนเทา คัน และมีกลิ่นที่ผิดปกติ เป็นต้น
ประวัติส่วนตัว ได้แก่ จำนวนคู่เพศสัมพันธ์ เพศ ประเภทของผู้มารับบริการ เช่น พนักงานบริการ ชายที่มีเพศสัมพันธ์กับชาย วัยรุ่น ผู้ต้องขัง เป็นต้น พฤติกรรมเสี่ยง และอาการ ผิดปกติของคู่เพศสัมพันธ์ ประวัติการแพ้ยาและประวัติการรักษาก่อนมาพบแพทย์รวมถึงการ ใช้ยาปฏิชีวนะรักษาโรคอื่นๆ ประวัติการเคยเป็นผู้ต้องขัง การใช้สารเสพติด วัตถุออกฤทธิ์ต่อ จิตประสาท เครื่องดื่มแอลกอฮอล์ การฝังมุก ฉีดสารเพิ่มขนาด ใช้อุปกรณ์เสริมทางเพศ
ตรวจ STD วันนี้ ที่คลินิกหรือรพ. ใกล้บ้านคุณ เริ่มต้นที่ 97 บาท ลดสูงสุด 76%
จองผ่าน HD ประหยัดกว่า / จ่ายทีหลังได้ / ผ่อน 0% ได้ / พร้อมแอดมินคอยตอบทุกคำถาม!

การซักประวัติ/พฤติกรรมเสี่ยง ประวัติเพศสัมพันธ์มีความจำเป็นมาก โดยเฉพาะในกรณีที่ผู้มารับบริการไม่มีอาการหรือมีอาการแสดงไม่ชัดเจน หากผู้มารับบริการมีกรณีใด กรณีหนึ่งดังนี้ ให้พิจารณาว่า มีความเสี่ยงต่อโรคติดต่อทางเพศสัมพันธ์
- เพศสัมพันธ์ครั้งสุดท้ายเป็นใคร เมื่อใด ใช้ถุงยางอนามัยหรือไม่ ถ้าครั้งสุดท้ายกับคู่นอนประจำ ต้องซักประวัติต่อว่ามีคนอื่นอีกหรือไม่
- มีเพศสัมพันธ์กับหญิงหรือชายบริการทางเพศโดยไม่ใช้ถุงยางอนามัย ใน 3 เดือนที่ผ่านมา
- มีคู่เพศสัมพันธ์มากกว่า 1 คน ใน 3 เดือนที่ผ่านมา
- มีคู่เพศสัมพันธ์คนใหม่ใน 3 เดือนที่ผ่านมา
- มีเพศสัมพันธ์โดยไม่ใช้ถุงยางอนามัย หรือ ถุงยางอนามัยแตก รั่ว หลุด (ช่องทางใดช่องทางหนึ่งหรือทุกช่องทาง ที่ใช้ในการมีเพศสัมพันธ์)
- คู่เพศสัมพันธ์เป็นโรคติดต่อทางเพศสัมพันธ์
หมายเหตุ
สำหรับชายที่มีเพศสัมพันธ์กับชาย (Men who have sex with men; MSM) ควรซักประวัติความเสี่ยงเพิ่มเติมว่าผู้มารับบริการเป็นฝ่ายรุก (insertive role) ฝ่ายรับ (receptive role) หรือเป็นท้ังฝ่ายรุกและฝ่ายรับ (versatile role) โดยฝ่ายรับมีโอกาสติดเชื้อมากกว่าฝ่ายรุก และใช้ช่องทางช่องใดบ้างในการมีเพศสัมพันธ์ เช่น ปาก ทวารหนัก เป็นต้น ใช้ถุงยางอนามัยทุกครั้งในทุกช่องทางหรือไม่ หากมีเพศสัมพันธ์กับผู้หญิงด้วย ควรถามว่า นอกจาก มีเพศสัมพันธ์ทางช่องคลอดแล้ว มีเพศสัมพันธ์ทางปากและทางทวาร หนักและใช้ถุงยางอนามัยทุกครั้งในทุกช่องทางหรือไม่
2. เสนอบริการตรวจเลือดหาการติดเชื้อเอชไอวี
ในรูปแบบที่บุคลากรสุขภาพเป็นผู้เสนอบริการ (Provider – Initiated HIV Testing and Counseling: PITC) โดยต้องผ่านกระบวนการให้บริการปรึกษาก่อนและหลังการตรวจเลือด เนื่องจากผู้มารับบริการตรวจโรคติดต่อทางเพศสัมพันธ์ เป็นผู้ที่มีความเสี่ยงสูงต่อการติดเชื้อ เอชไอวี และควรเสนอบริการทุก 3-6 เดือน หากผู้มารับบริการยังคงมีพฤติกรรมเสี่ยง
ถ้าผู้มารับบริการไม่เคยตรวจเลือดหาการติดเชื้อเอชไอวี และเคยมีพฤติกรรมเสี่ยง ในช่วงก่อนหน้า 3 เดือนนี้ ซึ่งเกินระยะที่ยังตรวจไม่พบการติดเชื้อ (window period) แล้ว ควรให้การปรึกษาเพื่อรับการตรวจเลือดหาการติดเชื้อเอชไอวีโดยสมัครใจในการมารับ บริการครั้งนี้ อย่างไรก็ตาม การตรวจหาการติดเชื้อเอชไอวีนั้นขึ้นอยู่กับความสมัครใจของผู้มารับบริการ
3. ตรวจคัดกรองหาโรคติดต่อทางเพศสัมพันธ์ชนิดอื่น
แนะนำผู้มารับบริการตรวจคัดกรองหาโรคติดต่อทางเพศสัมพันธ์ชนิดอ่ืน เช่น ซิฟิลิส การติดเชื้อเอชไอวี ไวรัสตับอักเสบบี (เฉพาะผู้มารับบริการที่ไม่เคยรับการตรวจหรือยังไม่มีภูมิคุ้มกัน) ควรตรวจเลือดเพื่อคัดกรองโรคซิฟิลิสทุก 3-6 เดือน หากผู้มารับบริการยังคงมีพฤติกรรมเสี่ยง
4. การตรวจร่างกาย
ตรวจร่างกาย ประกอบด้วย
ปรึกษาเภสัช สั่งยา ฟรีค่าส่งทั่วประเทศ*
แชทกับเภสัชกรฟรี! 9 โมงเช้าถึงเที่ยงคืน พร้อมรับส่วนลดค่ายา 5% HDmall ออกค่าส่งให้สูงสุด 40 บาท

- การตรวจร่างกายทั่วไป เพื่อหาอาการแสดงของโรคซิฟิลิสระยะท่ี 2 เช่น มีผื่นนูนบริเวณฝ่ามือ ฝ่าเท้า ผมร่วงเป็นหย่อมๆ ตุ่มนูนหรือผื่นนูนแดงบริเวณรอบๆ อวัยวะเพศ เป็นต้น และ การติดเชื้อเอชไอวี/เอดส์ ควรตรวจทุกระบบ โดยเฉพาะผิวหนัง ผม ช่องปาก กระพุ้งแก้ม ลิ้น และใต้ลิ้น ต่อมทอนซิล ต่อมน้ำเหลืองที่หน้าหู หลังหู คอ รักแร้ และข้อศอก
- การตรวจบริเวณอวัยวะเพศและทวารหนัก (ดูแผล ผื่น ตุ่ม และเก็บสิ่งส่งตรวจ) สำหรับผู้มารับบริการชาย
- ตรวจดูอวัยวะเพศภายนอก หัวเหน่า เพื่อหาแผล หูดอวัยวะเพศ (หูดหงอนไก่) หูดข้าวสุก โลน ไข่โลน และรอยโรคต่างๆ จดบันทึกลักษณะของสิ่งที่พบ คลำที่ขาหนีบเพื่อ ตรวจว่ามีต่อมน้ำเหลืองโตหรือไม่
- ตรวจดูท่อปัสสาวะว่ามีหนองหรือไม่ ถ้ามีหนองให้เก็บหนองย้อมสีแกรม กรณีที่ไม่มีหรือไม่เห็นหนอง ให้รีดท่อปัสสาวะ 3-4 ครั้ง หากมีหนองให้เก็บหนองย้อมสีแกรม หากไม่เห็นหนองให้ใช้ loop ปราศจากเชื้อหรือลวดพันสำลี สอดเข้าท่อปัสสาวะลึก 2 เซนติเมตร เพื่อเก็บสิ่งส่งตรวจย้อมสีแกรมตรวจด้วยกล้องจุลทรรศน์เพื่อตรวจนับเม็ดเลือดขาว และหา GNID (Gram-negative intracellular diplococci) หากผู้มารับบริการมีหูดอวัยวะเพศ (หูดหงอนไก่) ที่ปากหรือในท่อปัสสาวะ ห้ามเก็บสิ่งส่งตรวจในท่อปัสสาวะ เพราะจะทำให้หูดลุกลามเข้าไปข้างในยากต่อการรักษา ในกรณีที่นัดตรวจซ้ำควรแนะนำให้ผู้มารับบริการกลั้นปัสสาวะมาก่อนอย่างน้อยเป็นเวลา 4 ชั่วโมง
สำหรับผู้มารับบริการหญิง
- ตรวจดูอวัยวะเพศภายนอก หัวเหน่า เพื่อหาแผล หูดอวัยวะเพศ (หูดหงอนไก่) หูดข้าวสุก โลน ไข่โลน และรอยโรคต่างๆ จดบันทึกลักษณะของสิ่งที่พบ คลำที่ขาหนีบเพื่อ ตรวจว่ามีต่อมน้ำเหลืองโตหรือไม่
- ตรวจภายในด้วย speculum เพื่อดูการอักเสบ แผลหรือหนองบริเวณผนังช่องคลอดหรือปากมดลูก
- ใช้ loop ปราศจากเชื้อหรือไม้พันสำลี เก็บสิ่งส่งตรวจจากช่องคลอด ป้ายบนสไลด์ตรวจสดด้วยกล้องจุลทรรศน์เพื่อหาเชื้อรา พยาธิช่องคลอดและ clue cells และย้อมสีแกรม เพื่อดูเม็ดเลือดขาวหา GNID เชื้อราและ clue cells
- ตรวจคัดกรองมะเร็งปากมดลูก (Pap smear) ปีละ 1 ครั้ง หรือตามคาแนะนาของแพทย์
- ใช้ loop ปราศจากเชื้อหรือไม้พันสำลี เก็บสิ่งส่งตรวจจากปากมดลูก และรีดท่อปัสสาวะแล้ว ใช้ loop ปราศจากเชื้ออันใหม่หรือลวดพันสำลี เก็บสิ่งส่งตรวจจากท่อ ปัสสาวะย้อมสีแกรมตรวจด้วยกล้องจุลทรรศน์ เพื่อตรวจนับเม็ดเลือดขาว และหา GNID
- ผู้มารับบริการทุกรายควรเพาะเชื้อหนองในจากปากมดลูกและท่อปัสสาวะร่วมด้วย
สำหรับผู้ที่ร่วมเพศด้วยปาก
- พิจารณาเก็บสิ่งส่งตรวจจากต่อมทอนซิลทั้งสองข้างและฟาริงซ์ (pharynx) เพื่อเพาะเชื้อหนองใน โดยใช้ก้านพัน polyester หรือไม้พันสำลี
สำหรับผู้ที่ร่วมเพศด้วยทวารหนัก
- ตรวจผิวหนังรอบบริเวณทวารหนัก ร่องก้น พิจารณาตรวจคัดกรองมะเร็งทวารหนัก (anal Pap smear) โดยใช้ Dacron swab ปีละ 1 ครั้ง โดยเฉพาะอย่างยิ่งในผู้ที่ติดเชื้อ เอชไอวี ตรวจทวารหนักโดยใช้นิ้ว แล้วจึงใส่กล้อง anoscope ใช้ loop ปราศจากเชื้อหรือ ไม้พันสำลีเก็บสิ่งส่งตรวจในช่องทวารหนัก ย้อมสีแกรม ตรวจด้วยกล้องจุลทรรศน์เพื่อตรวจนับ เม็ดเลือดขาวและหา GNID ควรเพาะเชื้อหนองในร่วมด้วย
สำหรับช่องคลอดและท่อปัสสาวะดัดแปลง (คือการแปลงเพศโดยเจาะช่องให้เป็นช่องคลอดและการเปลี่ยนแนวทางของท่อปัสสาวะให้คล้ายกับอวัยวะเพศหญิงที่สุด)
- ใช้ loop ปราศจากเชื้อหรือไม้พันสำลีเก็บสิ่งส่งตรวจจากช่องคลอด ย้อมสแกรมตรวจด้วยกล้องจุลทรรศน์ เพื่อดูเม็ดเลือดขาวหา GNID ควรเพาะเชื้อหนองในร่วมด้วย
- รีดท่อปัสสาวะ ใช้ loop ปราศจากเชื้อหรือลวดพันสำลีเก็บสิ่งส่งตรวจจากท่อปัสสาวะ ย้อมสีแกรม ตรวจด้วยกล้องจุลทรรศน์ เพื่อตรวจนับเม็ดเลือดขาว และหา GNID ควรเพาะเชื้อหนองในร่วมด้วย
5. รักษาอย่างถูกต้อง ครบถ้วนตามโรคที่ตรวจพบ
เพื่อให้การรักษาเป็นไปอย่างถูกต้องและมีประสิทธิภาพ ควรพิจารณาให้การรักษาตามแนวทางการรักษาโรคติดต่อทางเพศสัมพันธ์ กรมควบคุมโรค (ดูบทที่ 3)
6. ให้ความรู้ ให้การปรึกษา แนะนำแนวทางในการติดตามการรักษา ความจำเป็นในการตรวจรักษาผู้สัมผัสโรคและการป้องกันโรคเพื่อไม่ให้ติดเชื้อซ้ำประกอบด้วย
- อันตรายของโรคที่กำลังป่วยอยู่ และโรคแทรกซ้อนต่างๆ ที่อาจตามมา รวมทั้งโอกาสที่จะติดเชื้อเอชไอวีและโรคติดต่อทางเพศสัมพันธ์ชนิดอื่น
- ช่องทางการติดต่อของโรคและการถ่ายทอดเชื้อไปสู่คู่เพศสัมพันธ์และทารกในครรภ์
- ความจำเป็นของการรักษาอย่างครบถ้วน รวมถึงการรักษาคู่เพศสัมพันธ์
- การงดสเร็จความใคร่ด้วยตนเอง งดมีเพศสัมพันธ์ระหว่างการรักษา (เพราะจะทำให้เกิดการอักเสบ) หากงดไม่ได้ควรใช้ถุงยางอนามัยทุกครั้งและทุกช่องทางที่ใช้ในการ มีเพศสัมพันธ์ งดเครื่องดื่มที่มีแอลกอฮอล์ (เนื่องจากทำให้ระดับยาในเลือดลดลง)
- ให้คำปรึกษาในการตรวจรักษาคู่นอน รวมถึงการเก็บข้อมูลเกี่ยวกับผู้สัมผัสโรคในช่วงที่ให้คำปรึกษา
- ให้ข้อมูลเกี่ยวกับความเสี่ยงและความจำเป็นในการป้องกันการติดเชื้อเอชไอวี/เอดส์ โดย มีคู่เพศสัมพันธ์คนเดียว งดเว้นการเปลี่ยนคู่เพศสัมพันธ์ ใช้ถุงยางอนามัยทุกครั้ง ในทุกช่องทางที่ใช้ในการมีเพศสัมพันธ์ ไม่ว่าคู่เพศสัมพันธ์จะเป็นผู้ให้บริการทางเพศหรือ ไม่ใช่ก็ตาม
7. นัดหมายให้มาติดตามผลการตรวจ/รักษา
- ผู้ที่ตรวจพบว่าป่วย/ติดเชื้อ ควรนัดหมายเพื่อติดตามผลการตรวจรักษาทุกรายสอบถามเรื่องการรักษาคู่เพศสัมพันธ์ ประเมินความเสี่ยง ให้การปรึกษาต่อเนื่องเพื่อการ ปรับเปลี่ยนพฤติกรรม และนัดตรวจเลือดครั้งต่อไป เนื่องจากอาจอยู่ในระยะที่ยังตรวจไม่ พบการติดเชื้อ
- ผู้มารับบริการที่ผลการตรวจไม่พบความผิดปกติ ควรนัดมาฟังผลการตรวจเลือดหรือการตรวจพิเศษอื่นๆ ประเมินความเสี่ยง ให้การปรึกษาต่อเนื่องเพื่อการปรับเปลี่ยน พฤติกรรม และนัดตรวจเลือดครั้งต่อไปเนื่องจากอาจอยู่ในระยะที่ยังตรวจไม่พบการติดเชื้อ
8. ให้ถุงยางอนามัย ส่งเสริม แนะนำวิธีใช้ ฝึกทักษะการใส่ถุงยางอนามัย การพกพาและการเก็บรักษาที่ถูกวิธีแก่ผู้มารับบริการ/ผู้ป่วย/ติดเชื้อ
(ดูภาคผนวก)
9. นัดหมายและติดตามผู้สัมผัสโรคมารับการรักษา
นัดหมายผู้สัมผัสโรค ได้แก่ คู่เพศสัมพันธ์ สามีหรือภรรยา คู่นอนประจำ/ชั่วคราว ที่สามารถติดตามได้ แม้ไม่มีอาการให้มารับการตรวจรักษา ในกรณีที่ผู้สัมผัสโรคไม่สามารถ มารับการตรวจรักษา อาจพิจารณาให้ยารักษาไปพร้อมกัน
10. จัดทำรายงาน ก.1 และรายงาน 506
รายงานโรคติดต่อทางเพศสัมพันธ์หรือกามโรค (รายงานแบบ ก) คือ การรายงาน โรคติดต่อทางเพศสัมพันธ์ที่สำคัญ มี 5 โรค คือ ซิฟิลิส หนองใน กามโรคของต่อมและท่อน้ำเหลือง หนองในเทียม และแผลริมอ่อน ส่วนโรคติดต่อทางเพศสัมพันธ์อื่นๆ ได้แก่ เริม ที่อวัยวะเพศและทวารหนัก หูดอวัยวะเพศและทวารหนัก พยาธิช่องคลอด (เชื้อราในช่อง คลอด หูดข้าวสุก โลน หิด) เป็นรายงานที่จัดทำเพื่อติดตามผลการปฏิบัติงานป้องกันการติด เชื้อเอชไอวี โดยการดำเนินงานป้องกันควบคุมดูแลรักษาโรคติดต่อทางเพศสัมพันธ์ได้อย่าง ครอบคลุม โดยให้หน่วยงานบริการสาธารณสุขในสังกัดภาครัฐ จัดทำรายงาน ก.1 เป็น ประจำทุกเดือน จากนั้นจัดส่งรายงานให้สำนักงานสาธารณสุขจังหวัดภายในวันที่ 5 ของ เดือนถัดไป และสำนักงานสาธารณสุขจังหวัดจะจัดส่งรายงานให้ส่วนกลาง สำนักงานป้องกัน ควบคุมโรค และกลุ่มบางรักโรคติดต่อทางเพศสัมพันธ์ ต่อไป
การทำรายงานในแบบ รง.506 โดยทั่วไปการรายงานมักเป็นการบันทึกข้อมูลเข้าไป ใน Electronic file R506 หรือเจ้าหน้าที่ผู้รับผิดชอบเขียนรายงาน ชื่อ นามสกุลผู้ป่วยจะ เป็นความลับ ผู้ที่ทราบจะเป็นเจ้าหน้าที่ที่ทำรายงานเท่านั้น
3. การรักษาโรคติดต่อทางเพศสัมพันธ์
3.1 ซิฟิลิส Syphilis
1. ลักษณะทางคลินิก
แบ่งออกเป็น 3 ระยะโรค และระยะแฝงซึ่งคั่นระหว่างระยะที่ 2 กับระยะที่ 3
- ซิฟิลิสระยะที่ 1 : ผู้ป่วยมีแผลท่ีอวัยวะเพศ หรือท่ีทวารหนัก ลักษณะเป็นแผลขอบแข็ง ไม่เจ็บ เรียกว่า chancre อาจมีต่อมน้ำเหลืองที่ขาหนีบโต
- ซิฟิลิสระยะที่ 2 : ผู้ป่วยมีผื่นตามลำตัว ผื่นตามฝ่ามือฝ่าเท้า อาจมีผื่น condylomata lata ผื่นในช่องปาก (mucous patch) ผมร่วง ต่อมน้ำเหลืองที่ขาหนีบ และที่ตำแหน่งอื่นๆ โต
- ระยะแฝง : เป็นระยะที่ไม่ปรากฏอาการ
- ซิฟิลิสระยะที่ 3 : ประกอบด้วย แผลซิฟิลิสระยะที่ 3 (benign gummatous syphilis) ซิฟิลิสระบบหัวใจ และหลอดเลือด (cardiovascular syphilis) และซิฟิลิสระบบ ประสาท (neurosyphilis) ซึ่งในปัจจุบัน ไม่พบผู้ป่วยซิฟิลิสระยะที่ 3 แล้ว ยกเว้นซิฟิลิสระบบประสาท ที่ยังพบได้บ้าง
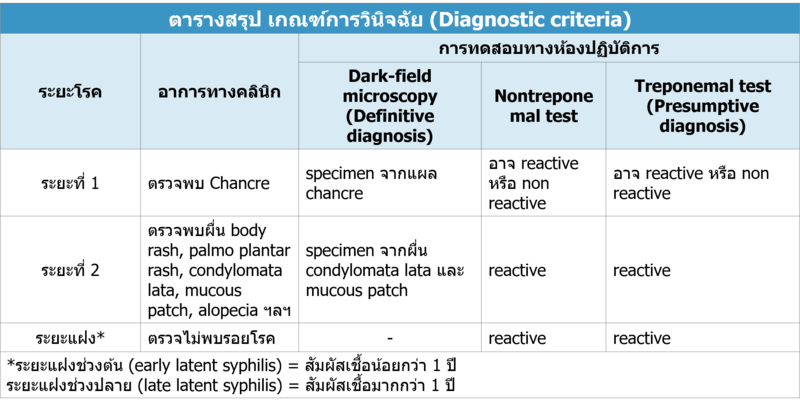
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
การวินิจฉัยซิฟิลิสทำได้โดยการตรวจหาเชื้อ T. Pallidum จากแผล chancre ใน ซิฟิลิสระยะที่ 1 หรือจากผื่น condylomata lata และ mucous patch ในซิฟิลิสระยะที่ 2 โดยใช้การส่องดูด้วยกล้องจุลทรรศน์ Dark field microscope ซึ่งการตรวจพบเชื้อ T. Pallidum จากกล้องจุลทรรศน์นี้ถือว่าเป็น definitive diagnosis
หากผู้ป่วยไม่มีแผลหรือผื่นชนิดที่กล่าวมา การวินิจฉัยซิฟิลิส ทำได้โดยการตรวจเลือด ร่วมกับอาการทางคลินิกอื่นๆ เช่น มีผื่นตามลำตัว มีผื่นตามฝ่ามือฝ่าเท้า เป็นต้น หรือหาก ผู้ป่วยไม่มีอาการแสดงใดๆ แต่สงสัยว่าจะเป็นซิฟิลิส การวินิจฉัยใช้การตรวจเลือดร่วมกับการซักประวัติพฤติกรรมเสี่ยงทางเพศ การตรวจเลือดเพื่อวินิจฉัยซิฟิลิส ต้องใช้ treponemal test หาก treponemal test ให้ผลบวก ให้วินิจฉัยเป็นซิฟิลิส (presumptive diagnosis) ส่วน nontreponemal test ที่ให้ผลบวก ยังไม่สามารถระบุได้ว่าเป็นซิฟิลิส ต้องยืนยันด้วย treponemal test เสมอ
3. การรักษา
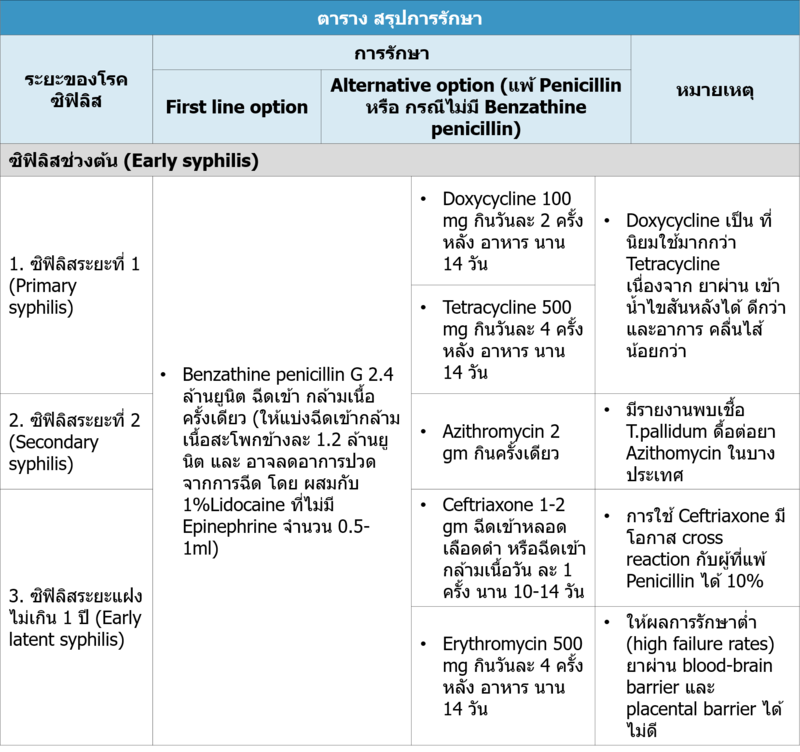
3.1 ซิฟิลิสช่วงต้น (Early syphilis) ได้แก่ ซิฟิลิสระยะที่ 1 (primary syphilis) ซิฟิลิสระยะที่ 2 (secondary syphilis) และ ซิฟิลิสระยะแฝง ไม่เกิน 1 ปี (early latent syphilis)
- Benzathine penicillin G 2.4 ล้านยูนิต ฉีดเข้ากล้ามเน้ือ คร้ังเดียว(ให้แบ่งฉีดเข้ากล้ามเนื้อสะโพกข้างละ 1.2 ล้านยูนิต)
- ติดตามและรักษาคู่เพศสัมพันธ์แม้ไม่มีอาการและผลเลือดเป็นลบ
กรณีแพ้ยา Penicillin ให้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Doxycycline 100 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 14 วัน
- tetracycline-lenocin' target='_blank'>Tetracycline 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 14 วัน
- Azithromycin 2 gm กินครั้งเดียว
- Ceftriaxone 1-2 gm ฉีดเข้าหลอดเลือดดำหรือเข้ากล้ามเนื้อ วันละ 1ครั้งนาน 10-14 วัน
- Erythromycin 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 14 วัน
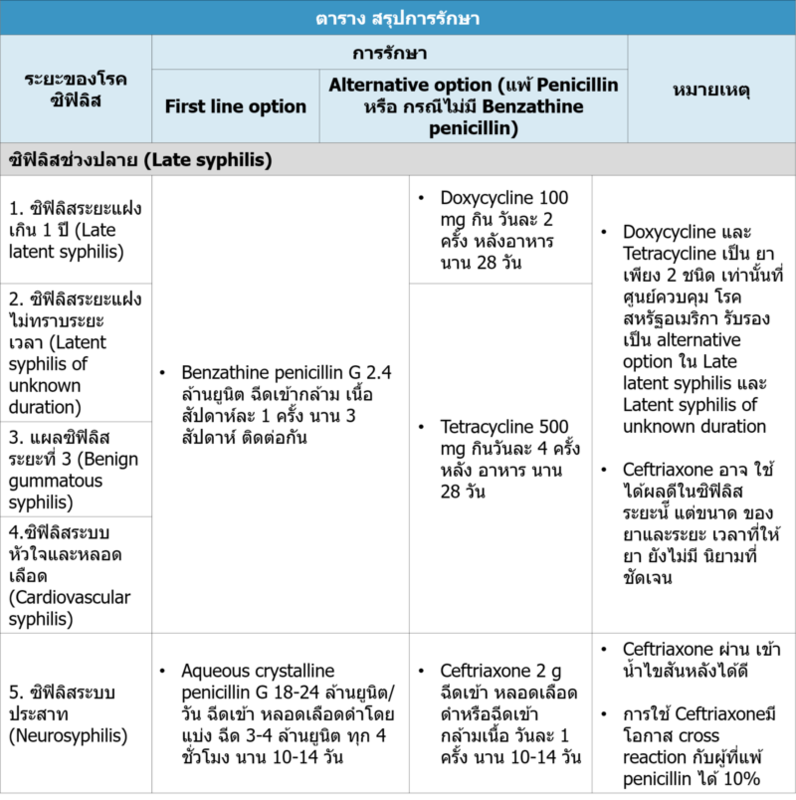
3.2 ซิฟิลิสช่วงปลาย (Late syphilis) ได้แก่ ซิฟิลิสระยะแฝง เกิน 1 ปี (late latent syphilis) แผลซิฟิลิสระยะที่ 3 (late benign gummatous syphilis) ซิฟิลิสระบบ หัวใจและหลอดเลือด (cardiovascular syphilis)
- Benzathine penicillin G 2.4 ล้านยูนิต ฉีดเข้ากล้ามเนื้อสัปดาห์ละ 1ครั้ง นาน 3 สัปดาห์ ติดต่อกัน (ให้แบ่งฉีดเข้ากล้ามเนื้อสะโพกข้างละ 1.2 ล้านยูนิต)
- ให้การรักษาคู่เพศสัมพันธ์หากมีผลเลือดผิดปกติ
กรณีแพ้ยา Penicillin ให้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Doxycycline 100 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 28 วัน
- Tetracycline 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 28 วัน
4. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร
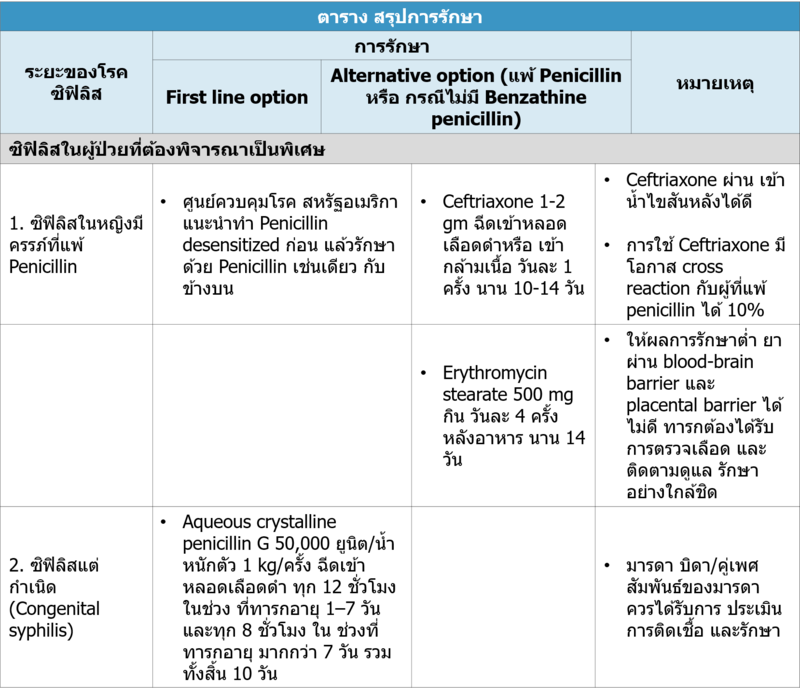
ให้ตรวจคัดกรองตามคำแนะนำของสูติแพทย์ ควรรักษาซิฟิลิสก่อนอายุครรภ์ 16 สัปดาห์
5. ผู้ติดเชื้อเอชไอวี
ให้รักษาเหมือนผู้ที่ไม่ติดเชื้อเอชไอวี
6. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
หลังการรักษาของซิฟิลิสช่วงต้น (ซิฟิลิสระยะท่ี 1 ซิฟิลิสระยะท่ี 2 และ ซิฟิลิสระยะแฝง ไม่เกิน 1 ปี) ระดับของ VDRL หรือ RPR titer ควรลดลงจากเดิม 4 เท่า หรือมากกว่า ภายใน 6–12 เดือน (เช่น จาก VDRL titer 1:32 ลดลงเป็น 1:8) แต่ในซิฟิลิสระยะแฝงเกิน 1 ปี อาจต้อง ใช้เวลา 12-24 เดือน ส่วน TPHA หรือ FTA-ABS มักให้ผลบวก (reactive) ไปตลอดชีวิตหลัง การรักษา จึงไม่ใช้การทดสอบทั้งสองชนิดมาติดตามผลการรักษา
ผู้ป่วยที่ระดับของ VDRL หรือ RPR titer ไม่ลดลงตามเกณฑ์ ในระยะเวลาที่กำหนด หรือ มีระดับสูงขึ้นจากเดิม 4 เท่า อาจกล่าวได้ว่าผู้ป่วยมี การรักษาล้มเหลว (treatment failure) ผู้ป่วยดังกล่าวควรได้รับการตรวจดูการติดเชื้อเอชไอวี และผู้เชี่ยวชาญบางท่านได้แนะนำให้ทำการ รักษาซ้ำ 1,2 (retreatment) ด้วย benzathine penicillin G 2.4 ล้านยูนิตหน่วย ฉีดเข้ากล้ามเนื้อ สัปดาห์ละ 1 ครั้ง นาน 3 สัปดาห์ ติดต่อกัน
อย่างไรก็ตาม ระดับของ VDRL หรือ RPR titer ที่สูงขึ้นหรือไม่ลดลงหลังการรักษา อาจ เกิดจากการติดเชื้อซ้ำ (reinfection) โดยเฉพาะในผู้ป่วยที่ยังคงมีพฤติกรรมเสี่ยงทางเพศอยู่ การซักประวัติพฤติกรรมเสี่ยงทางเพศ จึงยังคงมีความสำคัญในผู้ป่วยหลังการรักษา
การนัดผู้ป่วย
1. ซิฟิลิสช่วงต้น (Early syphilis)
ครั้งที่ 1 1 เดือน หลังจากวันที่ได้รับการรักษา
- กรณีเป็นซิฟิลิสระยะท่ี 1 หรือ 2 เพื่อติดตามผลการรักษา ได้แก่ ดูลักษณะทางคลินิกรอยโรค สอบถามเรื่องการรักษาคู่เพศสัมพันธ์ ประเมินพฤติกรรมเสี่ยง ให้การปรึกษาต่อเนื่องเพื่อ การปรับเปลี่ยนพฤติกรรม และฟังผลการตรวจอื่นๆ
- กรณีเป็นซิฟิลิสระยะแฝงภายใน 1 ปีแรก เพ่ือสอบถามเร่ืองการรักษาคู่เพศสัมพันธ์ ประเมินพฤติกรรมเสี่ยงให้การปรึกษาต่อเนื่องเพื่อการปรับเปลี่ยนพฤติกรรม ฟังผลการตรวจอื่นๆ
ครั้งที่ 2 3 เดือน หลังจากวันที่ได้รับการรักษา
- เพื่อตรวจหาลักษณะทางคลินิก รอยโรค ที่แสดงถึงการติดเชื้อซ้ำ ดู titer ของ VDRL/RPR สอบถามเรื่องการรักษาคู่เพศสัมพันธ์ ประเมิน พฤติกรรมเสี่ยง ให้การปรึกษาต่อเนื่องเพื่อการปรับเปลี่ยนพฤติกรรม และเพื่อค้นหาโรคที่พ้น ระยะ window period แล้ว ได้แก่ การติดเชื้อเอชไอวี
ครั้งต่อไป เดือนท่ี 6, 12 และ 24
- หลังจากวันที่ได้รับการรักษาเพื่อดู titer ของ VDRL/RPR ประเมินพฤติกรรมเสี่ยง และให้การปรึกษาต่อเนื่องเพื่อการปรับเปลี่ยนพฤติกรรม
หมายเหตุ
1. ในผู้ที่ยังมีพฤติกรรมเสี่ยงทางเพศ แนะนำให้ตรวจ VDRL หรือ RPR ต่อไป อย่างน้อยปีละ 1 ครั้ง
2. กรณีที่ผู้ป่วยติดเชื้อเอชไอวี นัดตรวจเลือดด้วยวิธี VDRLหรือ RPR เดือนท่ี 3, 6, 9, 12 และ 24 หลังการรักษา (เนื่องจากอัตราการรักษาล้มเหลวค่อนข้างสูง และเพื่อเฝ้าระวังอาการ ของซิฟิลิสระบบประสาท)
2. ซิฟิลิสช่วงปลาย (Late syphilis) เช่นเดียวกับซิฟิลิสช่วงต้น
3.2 หนองใน Gonorrhea
1. ลักษณะทางคลินิก
อาการ : ผู้ชายจะมีปัสสาวะแสบขัด มีหนองไหลจากท่อปัสสาวะ ผู้ป่วยหญิงส่วนใหญ่ไม่มีอาการ หากมีอาการจะมีตกขาวผิดปกติไม่คัน
อาการแสดง : ผู้ป่วยชายมักตรวจพบหนองที่บริเวณท่อปัสสาวะ ในบางรายมีอาการ แทรกซ้อน เช่น เป็นฝีที่อวัยวะเพศ หรืออัณฑะอักเสบ ผู้ป่วยหญิงมักตรวจพบปากมดลูก อักเสบ มีหนองที่ปากมดลูก
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
การตรวจทางห้องปฏิบัติการเบื้องต้น : Gram stain พบ gram-negative intracellular diplococci
การตรวจเพื่อยืนยันผล : Culture พบ Neisseria gonorrhoeae
3. การรักษา
แบ่งการรักษาได้เป็น 2 ภาวะ
3.1 หนองในชนิดไม่มีภาวะแทรกซ้อน (Uncomplicated gonorrhea)
3.1.1 หนองในที่อวัยวะเพศและทวารหนัก2 ให้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว
- Cefixime 400 mg กินครั้งเดียวและร่วมกับให้การรักษาหนองในเทียมร่วมด้วย
3.1.2 หนองในที่ช่องคอ
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว และร่วมกับให้การ รักษาหนองในเทียมร่วมด้วย
หมายเหตุ
1. เนื่องจากพบการติดเชื้อโรคหนองในเทียมประมาณ 1 ใน 3 ของ ผู้ป่วยโรคหนองใน3 ดังนั้นในการรักษาหนองใน จึงให้รักษาหนองใน เทียมร่วมด้วย (ดูหัวข้อการรักษาหนองในเทียม) ซึ่งการให้ยารักษา หนองในเทียมด้วยการรับประทาน azithromycin 1 gm จะสามารถ เพิ่มประสิทธิภาพการรักษาหนองในให้ดีขึ้น2
2. ศูนย์ควบคุมโรคสหรัฐอเมริกา แนะนำให้ใช้ ceftriaxone รักษา หนองในเป็นอันดับแรก หากไม่มีจึงพิจารณาใช้ยาลำดับถัดไป2
3. กรณีแพ้ยา cephalosporin พิจารณาให้ azithromycin 2 gm กิน ครั้งเดียว (ได้ผลกับหนองในที่อวัยวะเพศที่ไม่มีภาวะแทรกซ้อน)1
3.1.3 หนองในเยื่อบุตาผู้ใหญ่
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว และร่วมกับให้การ รักษาหนองในเทียมร่วมด้วย
หมายเหตุ
ควรล้างตาให้สะอาดด้วยน้ำเกลือปลอดเชื้อ (sterile NSS) ทุกชั่วโมง จนกว่าหนองจะแห้ง5 หากผู้ป่วยมีอาการไม่ดีขึ้น ให้ส่งปรึกษาจักษุแพทย์
3.2 หนองในชนิดมีภาวะแทรกซ้อน (Complicated gonorrhea)
3.2.1 หนองในชนิดมีภาวะแทรกซ้อนเฉพาะที่ (Local complicated gonorrhea) เช่น Bartholin’s abscess, epididymitis, epididymo-orchitis, paraurethral abscess, periurethral abscess, cowperitis เป็นต้น1
- ให้การรักษาเหมือนหนองในชนิดไม่มีภาวะแทรกซ้อน แต่ให้ยา ต่อเนื่องอย่างน้อย 2 วัน หรือจนกว่าจะหาย6 และร่วมกับให้การรักษา หนองในเทียมร่วมด้วย6
หมายเหตุ
1. กรณีที่มี Bartholin’s abscess ให้ drain หนองออกและควรทำ marsupialization เพื่อป้องกันการเป็นซ้ำ
2. ศูนย์ควบคุมโรคสหรัฐอเมริกา แนะนำให้รักษาผู้ที่มีลูกอัณฑะอักเสบ เฉียบพลันดังนี้2
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว ร่วมกับ Doxycycline 100 mg กินวันละครั้ง หลังอาหาร นาน 10 วัน หากลูกอัณฑะอักเสบเฉียบพลันเกิดจากการติดเชื้อที่อยู่ในลำไส้ (enteric bacteria) ให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Levofloxacin 500 mg กินวันละครั้ง หลังอาหาร นาน 10 วัน
- Ofloxacin 300 mg กินวันละสองครั้ง หลังอาหาร นาน 10 วัน
3.2.2 หนองในชนิดมีภาวะแทรกซ้อนแพร่กระจาย (Disseminated gonococcal infection)2
ควรรับไว้รักษาในโรงพยาบาล
- กรณีที่มี petechiae หรือ pustule ที่ผิวหนัง, septic arthritis, tenosynovitis ให้ใช้ยา Ceftriaxone 1 gm ฉีดเข้ากล้ามเนื้อ หรือเข้าหลอดเลือดดำ วันละ 1 ครั้ง จนอาการดีขึ้น แล้วเปลี่ยน เป็นยากิน รวมระยะเวลาในการรักษาอย่างน้อย 7 วันร่วมกับ azithromycin 1 gm กินครั้งเดียว
- กรณีที่มี meningitis ร่วมด้วยให้ใช้ยา ceftriaxone 1-2 gm ฉีด เข้าหลอดเลือดดำ ทุก 12 ชั่วโมง นาน 10-14 วัน2 ร่วมกับ azithromycin 1 gm กินครั้งเดียว
- กรณีที่มี endocarditis ร่วมด้วยให้ใช้ยา ceftriaxone 1-2 gm ฉีดเข้าหลอดเลือดดำ ทุก 12 ชั่วโมง นาน 4 สัปดาห์ 3-5 ร่วมกับ azithromycin 1 gm กินครั้งเดียว
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ที่มีเพศสัมพันธ์ภายใน 60 วันก่อนที่ผู้ป่วยมีอาการ ควรได้รับการตรวจ และให้การรักษาเช่นเดียวกับผู้ป่วย2
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
5.1 หญิงตั้งครรภ์ ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว ร่วมกับ azithromycin 1 gm กินครั้งเดียว2
5.2 หญิงในระยะให้นมบุตร ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว2 ร่วม กับการรักษาหนองในเทียม
หมายเหตุ
เน่ืองจาก azithromycin สามารถผ่านทางน้ำนมจึงไม่แนะนำให้แก่หญิงในระยะ ให้นมบุตร
5.3 การติดเชื้อในเด็ก
5.3.1 หนองในที่ช่องคอ อวัยวะเพศ และทวารหนัก2 ให้ยาอย่างใดอย่างหนึ่ง ได้แก่
- เด็กน้ำหนักตัวน้อยกว่าหรือเท่ากับ 45 kg ให้ยา ceftriaxone 125 mg. ฉีดเข้ากล้ามเนื้อครั้งเดียว
- เด็กน้ำหนักมากกว่า 45 kg ให้รักษาเหมือนผู้ใหญ่
หมายเหตุ
ภาวะหนองในในเด็กควรคำนึงถึงการถูกล่วงละเมิดทางเพศ2
5.3.2 หนองในเยื่อบุตาทารกและเด็ก ควรรับทารกและเด็ก ไว้รักษาในโรงพยาบาลและรักษาด้วยยา
- ในทารก ให้ยา ceftriaxone 25-50 mg/น้ำหนักตัว 1 kg (ไม่เกิน 125 mg) ฉีดยาเข้ากล้ามเนื้อหรือให้ยาทางหลอดเลือดดำครั้งเดียว2
- ในเด็กที่น้ำหนักตัวน้อยกว่า 45 kg ให้ยา ceftriaxone 50 mg/น้ำหนัก ตัว 1kg (สูงสุดไม่เกิน 1 gm) ฉีดยาเข้ากล้ามเนื้อครั้งเดียว8
- ในเด็กที่น้ำหนักตัวมากกว่า 45 kg ให้ยา ceftriaxone 1 gm ฉีดเข้า กล้ามเนื้อครั้งเดียว8
- ล้างตาด้วยน้ำเกลือปลอดเชื้อ (sterile NSS) ทุกชั่วโมง จนกว่าหนอง จะแห้ง9
- ให้รักษาหนองในเทียมร่วมด้วย9
- มารดา บิดา/คู่เพศสัมพันธ์ของมารดาควรได้รับการประเมินการ ติดเชื้อ และรักษาด้วย9
- หนองในเยื่อบุตาเด็กอาจติดต่อโดยการใช้สิ่งของร่วมกัน10
- หากผู้ป่วยอาการไม่ดีขึ้น ให้ส่งปรึกษาจักษุแพทย์
5.3.3 ทารกที่เกิดจากมารดาที่เป็นหนองในขณะคลอด
ทารกที่เกิดจากมารดาที่เป็นหนองในขณะคลอดมีความเสี่ยงต่อการติด เชื้อหนองในสูงและยังไม่มีอาการ เนื่องจากอาจอยู่ในระยะฟักตัวของโรค ควรพิจารณา ให้การรักษาเพื่อป้องกันการติดเชื้อจากมารดา9
- Ceftriaxone 25-50 mg/น้ำหนักตัว 1 kg (ไม่เกิน 125 mg) ฉีดเข้า กล้ามเนื้อ หรือให้ทางหลอดเลือดดำครั้งเดียว2
- ให้รักษาหนองในเทียมร่วมด้วย2
- บิดา/คู่เพศสัมพันธ์ของมารดาควรได้รับการประเมินการติดเชื้อและ รักษา2, 9
- มารดาหลังได้รับการประเมินการติดเชื้อหนองในต้องได้รับการรักษา ร่วมด้วย2
หมายเหตุ
สำหรับการรักษาหนองใน ในทารกและเด็ก
1. Ceftriaxone ควรให้ด้วยความระมัดระวังในทารกที่มีอาการ ตัวเหลือง (hyperbillirubinemia) หรือคลอดก่อนกำหนด (prematurity) อาจพิจารณาใช้ cefotaxime 100 mg ฉีดเข้ากล้ามเนื้อ หรือเข้าเส้นครั้งเดียวแทน11
2. แนะนำให้ทารกที่เกิดจากมารดาที่เป็นหนองในขณะคลอด ตรวจหา การติดเชื้อหนองใน และเชื้อคลามิเดีย (Chlamydia trachomatis) ที่อวัยวะเพศ และเยื่อบุตา ร่วมด้วย2
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ที่ไม่ติดเชื้อเอชไอวี
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
แนะนำผู้ป่วยงดมีเพศสัมพันธ์ 7 วันหลังให้การรักษาและจนกระทั่งคู่นอนได้รับการ รักษาแล้ว4
หนองในชนิดไม่มีภาวะแทรกซ้อน (Uncomplicated gonorrhea)6
ครั้งที่ 1 7 วัน หลังจากวันที่รับการรักษา เพื่อทำการตรวจ Gram stain, culture ซ้ำ
ครั้งที่ 2 3 เดือน หลังจากวันที่รักษา พร้อมทั้งตรวจเลือดซ้ำเพื่อค้นหาโรค ซิฟิลิส และให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี
หนองในที่มีภาวะแทรกซ้อน (Complicated gonorrhea)6
ครั้งที่ 1 ในวันรุ่งขึ้น เพื่อฉีดยาซ้ำ
ครั้งที่ 2 7 วัน หลังฉีดยาซ้ำหรือวันรุ่งขึ้นหากอาการยังไม่ดีขึ้น
ครั้งที่ 3 3 เดือน หลังจากวันที่รับการรักษา พร้อมทั้งตรวจเลือดซ้พเพื่อค้นหาโรคซิฟิลิสและให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี
ในกรณีที่ไม่มาติดตามใน 3 เดือน หากมารับบริการอีกภายในหนึ่งปี ให้ตรวจหา โรค หนองในและซิฟิลิสซ้ำ เนื่องจากมีโอกาสติดเชื้อซ้ำสูง
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการทุกราย
3.3 กามโรคของต่อมและท่อน้ำเหลือง Lymphogranuloma venereum (LGV)
1. ลักษณะทางคลินิก1
อาการ : พบแผลเจ็บที่อวัยวะเพศ ร่วมกับต่อมน้ำเหลืองโต โดยผู้ที่มีเพศสัมพันธ์ ทางทวารหนักจะพบมีอาการเจ็บ ปวดเบ่งที่ทวารหนักร่วมด้วยได้
อาการแสดง : มีแผลเจ็บที่อวัยวะเพศ ต่อมน้พเหลืองโต กดเจ็บที่ขาหนีบ (พบ ลักษณะที่เรียกว่า groove sign) อาจจะมีไข้ อ่อนเพลีย กินอาหารไม่ได้
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
วินิจฉัยจากอาการและอาการแสดงที่เข้าได้กับกามโรคของต่อมและท่อน้ำเหลือง ร่วมกับมีประวัติพฤติกรรมเสี่ยงทางเพศ ส่วนการตรวจยืนยันสามารถทำได้โดยการส่งตรวจ หาเชื้อ Chlamydia trachomatis serovars L1, L2, L31
3. การรักษา
ให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่1
- Doxycycline 100 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 21 วัน
- Erythromycin 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 21 วัน
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ที่มีเพศสัมพันธ์ภายใน 60 วันก่อนที่ผู้ป่วยมีอาการ ควรได้รับการตรวจ และให้การรักษาเช่นเดียวกับผู้ป่วย1
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
5.1 หญิงตั้งครรภ์และหญิงในระยะให้นมบุตร ไม่ควรใช้ doxycycline ให้ใช้ erythromycin stearate1
5.2 การติดเชื้อในเด็ก ใช้ erythromycin 7.5-12.5 mg ต่อน้ำหนักตัว 1 kg ต่อครั้ง กินวันละ 4 ครั้ง นาน 14 วัน2
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ที่ไม่ติดเชื้อเอชไอวี แต่ระยะเวลาการรักษาจะยาวนานขึ้นจนอาการหายเป็นปกติ1
หมายเหตุ
กรณีที่ต่อมน้ำเหลืองบริเวณขาหนีบอักเสบและมีหนองชัดเจน (bubo) ควรเจาะดูด หนองออก โดยใช้เข็มเจาะผ่านผิวหนังปกติ ไม่ควรใช้วิธีผ่าหนองออกเหมือนฝีทั่วไป เพราะ จะทำให้รอยแผลที่เกิดจากการผ่าหายช้า2, 3
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
คู่เพศสัมพันธ์ควรได้รับการนัดประเมินการติดเชื้อและการรักษา
ครั้งที่ 1 3 สัปดาห์ หลังจากวันที่รับการรักษาเพื่อดูอาการ4
ครั้งที่ 2 3 เดือน หลังจากวันที่รับการรักษา พร้อมทั้งตรวจเลือดซ้ำเพื่อค้นหาโรคซิฟิลิสและให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี4
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการทุกราย
3.4 หนองในเทียม Nongonococcal urethritis
1. ลักษณะทางคลินิก
อาการ : ผู้ป่วยชายจะมีอาการปัสสาวะแสบขัด อาจมีมูกใสหรือมูกขุ่น คันที่ท่อ ปัสสาวะ ผู้ป่วยหญิงส่วนใหญ่ไม่มีอาการ ส่วนน้อยอาจมีตกขาว
อาการแสดง : ผู้ป่วยชายมักตรวจพบมูกใสที่ท่อปัสสาวะ ผู้ป่วยหญิงมักตรวจพบ ปากมดลูกอักเสบ
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
มีประวัติพฤติกรรมเสี่ยงทางเพศ ร่วมกับ
- ตรวจพบ urethral Gram stain พบ PMN ≥ 5 cells/oil field2 หรือ
- ตรวจพบ mucopurulent discharge ที่ cervix ในผู้หญิงโดยไม่พบ Gram negative intracellular diplococci จาก cervical Gram stain2 หรือ
- Chlamydial test positive1
3. การรักษา
3.1 หนองในเทียมที่ช่องคอ อวัยวะเพศ และทวารหนัก
ในประเทศไทยแนะนำให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Azithromycin 1 gm กินครั้งเดียว ขณะท้องว่าง* หรือก่อนอาหาร 1 ชั่วโมง1, 3 (*หมายถึง ไม่รับประทานสิ่งใดเลยนาน 2 ชั่วโมง ยกเว้นน้ำเปล่า)
- Doxycycline 100 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 14 วัน3
- Roxithromycin 150 mg กินวันละ 2 ครั้ง ก่อนอาหาร 15 นาที นาน 14 วัน4
- Erythromycin stearate 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 14 วัน3 และร่วมกับการติดตามและรักษาคู่เพศสัมพันธ์แม้ไม่มีอาการ3
หมายเหตุ
1. กรณีผู้ป่วยชายที่รักษาครบตามกำหนดแล้วยังไม่หาย (recurrent and persistent urethritis) ควรคำนึงถึงการติดเชื้อดังต่อไปนี้
กรณีคำนึงถึงการติดเชื้อ Mycoplasma genitalium แนะนำให้ รักษาด้วยยาอย่างใดอย่างหนึ่ง1
- Azithromycin 1 gm กินครั้งเดียว
- Moxifloxacin 400 mg กินวันละครั้ง นาน 7 วัน
กรณีคำนึงถึงการติดเชื้อ Ureaplasma urealyticum แนะนำ ให้รักษาด้วยยาดังต่อไปนี้5
- Moxifloxacin 400 mg กินวันละครั้ง นาน 7 วัน
กรณีคำนึงถึงการติดเชื้อ Trichomonas vaginalis แนะนำให้ รักษาด้วยยาอย่างใดอย่างหนึ่งดังต่อไปนี้1
- Tinidazole 2 gm กินครั้งเดียว ก่อนนอน
- metronidazole-antibiotic' target='_blank'>Metronidazole 2 gm กินครั้งเดียว ก่อนนอน
2. ศูนย์ควบคุมโรคสหรัฐอเมริกา ให้ใช้ยา doxycycline และ erythromycin นาน 7 วัน นอกจากนี้ยังแนะนำยาทางเลือกอื่นๆ ได้แก่1
- Ofloxacin 300 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 7 วัน
- Levofloxacin 500 mg กินวันละครั้ง หลังอาหาร นาน 7 วัน
3. หากให้การรักษาผู้ป่วยดังข้างต้นไม่หาย ให้ปรึกษาแพทย์ผู้เช่ียวชาญ
4. Erythromycin base ไม่ทนต่อกรดในกระเพาะอาหารจึงมีการ พัฒนายาให้อยู่ในรูปแบบ enteric-coated (erythromycin stearate)6
5. งดมีเพศสัมพันธ์หลังได้รับยา azithromycin 1 gm เป็นระยะเวลา 7 วัน ในกรณีได้รับยาอื่นให้งดมีเพศสัมพันธ์จนกระทั่งได้ยารักษาจนครบ1
3.2 การติดเชื้อหนองในเทียมเยื่อบุตาในผู้ใหญ่ (Adult Nongonococcal Conjunctivitis)
แนะนำให้เลือกใช้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Tetracycline 250 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 21 วัน7
- Erythromycin 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 21 วัน7
- Doxycycline 100 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 10 วัน8
- Azithromycin 1 gm กินครั้งเดียว7, 8
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ที่มีเพศสัมพันธ์ภายใน 60 วันก่อนที่ผู้ป่วยมีอาการ ควรแนะนำให้มา ตรวจและทำการรักษา3 ในกรณีที่ไม่สามารถมารับการตรวจได้ ให้ฝากยารักษาไปกับผู้มา รับบริการ
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
5.1 หญิงตั้งครรภ์
ไม่ควรใช้ doxycycline และ tetracycline ให้ใช้ยาอย่างใดอย่างหนึ่ง1 ได้แก่ไม่ควรใช้ doxycycline และ tetracycline ให้ใช้ยาอย่างใดอย่างหนึ่ง1 ได้แก่
- Azithromycin 1 gm กินครั้งเดียว
- Amoxicillin 500 mg กินวันละ 3 ครั้ง หลังอาหาร นาน 7 วัน
- Erythromycin stearate 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 7 วัน
5.2 หญิงในระยะให้นมบุตร
- Amoxicillin 500 mg กินวันละ 3 ครั้ง หลังอาหาร นาน 7 วัน1,9
- Erythromycin stearate 500 mg กินวันละ 4 ครั้ง หลังอาหารนาน 7 วัน1,10
5.3 การติดเชื้อ Chlamydia trachomatis ในเด็ก
5.3.1 การติดเชื้อที่ช่องคลอด อวัยวะเพศ และทวารหนัก
ให้ยาอย่างใดอย่างหนึ่ง1 ได้แก่
- เด็กน้ำหนักน้อยกว่า 45 kg ให้ erythromycin base 50 mg/ น้ำหนักตัว 1 kg/วัน แบ่งกินวันละ 4 ครั้ง แต่ไม่เกิน 500 mg ต่อมื้อ หลังอาหาร นาน 14 วัน
- เด็กน้ำหนักมากกว่า หรือเท่ากับ 45 kg แต่อายุน้อยกว่า 8 ปี ให้ azithromycin 1 gm กินครั้งเดียวขณะท้องว่าง
- เด็กอายุตั้งแต่ 8 ปีขึ้นไป ใช้ azithromycin หรือ doxycycline ขนาดเดียวกับผู้ใหญ่ได้
- ควรคำนึงถึงการถูกล่วงละเมิดทางเพศในเด็ก
5.3.2 การติดเชื้อในเยื่อบุตาทารก (Neonatal Nongonococcal Conjunctivitis)
- ให้ยา erythromycin base 50 mg/น้ำหนักตัว 1 kg/วัน แบ่งกิน วันละ 4 ครั้ง นาน 14 วัน หรือ ให้ยา azithromycin suspension 20 mg/น้ำหนักตัว 1 kg กินวันละ 1 ครั้ง นาน 3 วัน1
- ยาปฏิชีวนะที่ใช้เฉพาะที่ตาอย่างเดียว ไม่เพียงพอต่อการรักษาการ ติดเชื้อหนองในเทียมที่เยื่อบุตาของทารก1, 11
- ไม่มีความจำเป็นต้องใช้ยาปฏิชีวนะที่ใช้เฉพาะที่ตาร่วมกับยากิน1, 11
- มารดา บิดา หรือคู่เพศสัมพันธ์ของมารดาควรได้รับการประเมินการ ติดเชื้อและรักษา1
- ควรเฝ้าระวังการติดเชื้อหนองในเทียมที่ปอดร่วมด้วย11
หมายเหตุ
1. Erythromycin มีประสิทธิภาพในการรักษาหนองในเทียมที่เยื่อบุตา ของทารกประมาณ 80% จึงแนะนำติดตามการรักษาทุกราย เนื่องจากทารกอาจจำเป็นต้องได้รับการรักษาอีกครั้ง1, 12
2. การใช้ยา erythromycin ในทารกที่มีอายุต่ำกว่า 6 สัปดาห์ พบว่า มีรายงานการเกิด Infantile Hypertrophic Pyloric Stenosis (IHPS) ในระหว่างการให้ยา ดังนั้นในทารกที่ได้รับยา ควรเฝ้าสังเกต อาการของ IHPS ทุกราย1, 13
5.3.3 ทารกที่เกิดจากมารดาที่ติดเชื้อขณะคลอด
ไม่แนะนำให้ใช้ยาปฏิชีวนะเพื่อป้องกันการติดเชื้อ ควรติดตามอาการ ของทารกและรักษาเมื่อพบว่ามีภาวะติดเชื้อ1, 11
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ที่ไม่ติดเชื้อเอชไอวี
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา3
แนะนำผู้ป่วยงดมีเพศสัมพันธ์ขณะได้รับการรักษาและจนกระทั่งคู่นอนได้รับการ รักษาแล้ว3
ครั้งที่ 1 2 สัปดาห์ หลังจากวันที่รับการรักษาเพื่อทำการตรวจ urethral Gram stain
ครั้งที่ 2 3 เดือน หลังจากวันที่รับการรักษาพร้อมทั้งตรวจเลือดซ้ำเพื่อค้นหาโรค ซิฟิลิสและให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการทุกราย
3.5 แผลริมอ่อน Chancroid
1. ลักษณะทางคลินิก1
อาการ : ตุ่มนูนแดงและเจ็บ หลังจากนั้นแตกเป็นแผล ก้นแผลมีหนอง ขอบแผลนูน ไม่แข็ง รอบๆ แผลจะอักเสบแดง มีอาการเจ็บมาก แผลเล็กๆ จะรวมกันเป็นแผลใหญ่ ต่อม น้ำเหลืองที่ขาหนีบจะโต กดเจ็บ บางคนแตกเป็นหนอง
อาการแสดง : มีแผลเจ็บบริเวณอวัยวะเพศ ในเพศชายมักพบที่บริเวณหนังหุ้มปลาย องคชาต ในเพศหญิงมักพบที่ปากช่องคลอด แคมเล็ก รอยต่อแคมเล็ก ส่วนบริเวณช่องคลอด ปากมดลูก ก็สามารถพบได้
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา1
เมื่อ้ำหนองที่ก้นแผลไปย้อม Unna-pappenheim หรือ Gram stain พบ gram-negative short rod bacilli เรียงตัว เห็นเป็นลักษณะ school of fish
3. การรักษา
ให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว2-5
- Ciprofloxacin 500 mg วันละ 2 ครั้งหลังอาหาร นาน 3 วัน3-5
- Erythromycin 500 mg กินวันละ 4 ครั้ง หลังอาหารนาน 7-14 วัน2-5
- Azithromycin 1 gm กินครั้งเดียว3
พร้อมทั้งติดตามและรักษาคู่เพศสัมพันธ์แม้ไม่มีอาการ2-5
หมายเหตุ
1. กรณีที่ต่อมน้ำเหลืองบริเวณขาหนีบอักเสบ ไม่ว่าจะมีหนองหรือไม่ก็ตาม ควรให้ยาฉีดหรือยากินชนิดใช้ครั้งเดียว แล้วต่อด้วยยา erythromycin 500 mg กินวันละ 4 ครั้ง หลังอาหาร นาน 14 วัน2,3
2. กรณีที่ต่อมน้ำเหลืองบริเวณขาหนีบอักเสบและมีหนองชัดเจน ควรเจาะดูด หนองออก โดยใช้เข็มเจาะผ่านผิวหนังปกติ ไม่ควรใช้วิธีผ่าหนองออกเหมือนฝีทั่วไป เพราะ จะทำให้รอยแผลที่เกิดจากการผ่าหายช้า2
3. Azithromycin 1 gm กินครั้งเดียว3-5 ขณะท้องว่าง* และก่อนอาหาร 1 ชั่วโมง หรือหลังอาหาร 2 ชั่วโมง (* หมายถึง ไม่รับประทานสิ่งใดเลย ยกเว้นน้าเปล่านาน 2 ชั่วโมง)
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ควรแนะนำให้มาตรวจและทำการรักษาแม้ไม่มีอาการ ในกรณีที่ไม่ สามารถมารับการตรวจได้ ให้ฝากยารักษาไปกับผู้มารับบริการ
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
- ในกรณีหญิงตั้งครรภ์ให้ใช้ ceftriaxone2,3,5 หรือ erythromycin stearate2
- ผู้ป่วยเด็กที่มีอายุต่ำกว่า 18 ปี2 ไม่ควรใช้ ciprofloxacin2,3,5
6. ผู้ติดเชื้อเอชไอวี
ผู้ป่วยติดเชื้อเอชไอวีร่วมด้วยแผลอาจหายช้าและต้องใช้เวลารักษานานขึ้น ควรใช้ยา erythromycin stearate นาน 14 วัน2,3
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
ครั้งที่ 1 7 วัน หลังจากวันที่รับการรักษา เพื่อติดตามดูอาการและรอยโรค
ครั้งที่ 2 3 เดือน หลังจากวันที่รับการรักษา พร้อมทั้งตรวจเลือดซ้ำเพื่อค้นหา ซิฟิลิส2 และให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี2,3,5
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการทุกราย
3.6 พยาธิช่องคลอด Trichomoniasis
1. ลักษณะทางคลินิก1
อาการ : ผู้ป่วยหญิงมีอาการตกขาวผิดปกติ สีเหลืองออกเขียว มีกลิ่น อาจมีอาการ แสบระคายเคืองบริเวณอวัยวะเพศ ผู้ชายจะมีปัสสาวะแสบขัด
อาการแสดง : ผู้ป่วยหญิงมักตรวจพบปากมดลูกอักเสบ มีหนองที่ปากมดลูก ผู้ป่วย ชายมักตรวจพบหนองที่บริเวณท่อปัสสาวะ ในบางรายมีอาการแทรกซ้อน เช่น เป็นฝีที่ อวัยวะเพศ หรืออัณฑะอักเสบ
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
มีประวัติพฤติกรรมเสี่ยงทางเพศ
ร่วมกับการตรวจทางห้องปฏิบัติการเบื้องต้น1 : ทำ wet smear พบ Trichomonas vaginalis
การตรวจเพื่อยืนยันผล1 : Culture พบ Trichomonas vaginalis
3. การรักษา
ให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่1
- Metronidazole 2 gm กินครั้งเดียว
- Tinidazole 2 gm กินครั้งเดียว ก่อนนอน
- Metronidazole 500 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 7 วัน
หมายเหตุ
แนะนำผู้ป่วย/ติดเชื้อไม่ให้ดื่มเครื่องดื่มที่มีแอลกอฮอล์ระหว่างการรักษารวมถึง 24 ชั่วโมง หลังกินยา metronidazole และ 72 ชั่วโมง หลังกินยา tinidazole เนื่องจากอาจ ทำให้เกิดอาการ disulfiram-like reaction1-3 (มีอาการหน้าร้อนวูบวาบ ปวดศีรษะ หายใจ ลำบาก คลื่นไส้ อาเจียน แน่นหน้าอก เป็นต้น)3
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ควรได้รับการแนะนำให้มาตรวจรักษาและให้การรักษาเช่นเดียวกับผู้ป่วย1
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร
5.1 หญิงตั้งครรภ์ทุกไตรมาส ให้ใช้ metronidazole1
5.2 หญิงให้นมบุตร ให้ยา metronidazole 2 gm และแนะนำให้เลื่อนการให้นม บุตรหลังกินยา นาน 12 -24 ชั่วโมง1
6. ผู้ติดเชื้อเอชไอวี
จากการศึกษาพบว่า การให้ยา metronidazole 2 gm กินครั้งเดียวได้ผลน้อยกว่า การให้ยา 500 mg กินวันละ 2 ครั้ง นาน 7 วัน1
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
แนะนำผู้ป่วยงดมีเพศสัมพันธ์ระหว่างได้รับการรักษาและจนกระทั่งคู่นอนได้รับการ รักษาแล้ว3
ครั้งที่ 1 7 วัน หลังจากวันที่รับการรักษา เพื่อทำ wet smear ซ้ำ4
ครั้งที่ 2 3 เดือน หลังจากวันที่รับการรักษา พร้อมทั้งตรวจเลือดเพื่อค้นหาโรค ซิฟิลิส และแนะนำให้ตรวจหาการติดเชื้อเอชไอวี4
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการทุกราย
3.7 เริมที่อวัยวะเพศและทวารหนัก Anogenital Herpes
1. ลักษณะทางคลินิก1, 2
อาการ : มีตุ่มน้้ำใสร่วมกับการเจ็บปวดแสบ และคัน ในผู้ชายมักพบที่บริเวณองคชาต และปลายองคชาต ในผู้หญิงมักพบที่ปากช่องคลอด ก้น และช่องคลอด
อาการแสดง : พบตุ่มน้ำใสเป็นกลุ่มที่อวัยวะเพศ ทวารหนัก ในผู้ชายพบปัสสาวะขัด ผู้หญิงมีตกขาวผิดปกติ
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา1, 2
การตรวจทางห้องปฏิบัติการ โดยการทำ Tzanck test พบ multinucleated giant cell หรือ Polykaryotic cell
3. การรักษา
3.1 ผู้ติดเชื้อครั้งแรก (First clinical episode)
การรักษาให้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Acyclovir 200 mg กินวันละ 5 ครั้ง นาน 7-10 วัน3
- Acyclovir 400 mg กินวันละ 3 ครั้ง นาน 7-10 วัน1, 3, 4
- Valacyclovir 1 gm กินวันละ 2 ครั้ง นาน 7-10 วัน3
- Famciclovir 250 mg กินวันละ 3 ครั้ง นาน 7-10 วัน1, 3, 4
กรณีอาการรุนแรงมากขึ้น จำเป็นต้องรับไว้ในโรงพยาบาลแล้วให้การรักษาด้วย
- Acyclovir 5-10 mg/น้ำหนักตัว 1 kg ฉีดเข้าหลอดเลือดทุก 8 ชั่วโมง นาน 7 วัน1
3.2 ผู้ป่วยเกิดโรคซ้ำ (Recurrence)
กรณีที่ผู้ป่วยมีอาการรุนแรงหรือเป็นแต่ละครั้งอาการยาวนานให้ใช้ยาอย่างใด อย่างหนึ่ง ได้แก่
- Acyclovir 400 mg กินวันละ 3 ครั้ง นาน 5 วัน1, 3-5
- Acyclovir 800 mg กินวันละ 2 ครั้ง นาน 5 วัน3-5
- Acyclovir 800 mg กินวันละ 3 ครั้ง นาน 2 วัน3
- Valacyclovir 500 mg กินวันละ 2 ครั้ง นาน 3-5 วัน1, 3-5
- Valacyclovir 1 gm กินวันละ 1 ครั้ง นาน 5 วัน3-5
- Famciclovir 125 mg กินวันละ 2 ครั้ง นาน 5 วัน1, 3-5
- Famciclovir 1 gm กินวันละ 2 ครั้ง นาน 1 วัน3, 5
- Famciclovir 500 mg กินวันละ 1 ครั้ง ตามด้วย 250 mgวันละ2 ครั้ง นาน 2 วัน3
3.3 ผู้ป่วยที่เป็นโรคซ้ำบ่อยๆ (6 ครั้งหรือมากกว่าต่อปี)
ให้พิจารณาใช้ยาสำหรับป้องกันการกลับเป็นซ้ำ (suppressive treatment) โดยกินยาอย่างต่อเนื่องอย่างใดอย่างหนึ่ง ได้แก่
- Acyclovir 400 mg กินวันละ 2 ครั้ง3-5
- Valacyclovir 500 mg กินวันละ 1 ครั้ง3-5
- Valacyclovir 1 gm กินวันละ 1 ครั้ง3-5
- Famciclovir 250 mg กินวันละ 2 ครั้ง3-5
หมายเหตุ
หลังจากกินยาอย่างต่อเนื่องนาน 1 ปี ควรได้รับการประเมิน/การปรึกษากับ แพทย์ผู้รักษา เพื่อประเมินผลการรักษาหรือหยุดยา4-5
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ควรได้รับการแนะนำให้มาตรวจรักษาและให้การรักษาเมื่อมีอาการ และ รักษาตามอาการ
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร
หญิงตั้งครรภ์ ควรให้แพทย์พิจารณาเป็นรายๆ ไป และในกรณีใกล้คลอด ควรปรึกษา แพทย์ผู้เชี่ยวชาญ
หมายเหตุ
ควรให้ NSS หรือ 3% boric acid ประคบแผลนาน 15 นาที วันละ 4 ครั้ง เพื่อลดอาการแสบ ระคายเคือง และทำให้แผลหายเร็วขึ้น
6. ผู้ติดเชื้อเอชไอวี
ผู้ป่วยติดเชื้อเอชไอวีร่วมด้วย อาการอาจรุนแรงและหายช้าต้องเพิ่มขนาดของยาหรือ เปลี่ยนกลุ่มยา และระยะเวลาการรักษาให้นานขึ้น จนแผลหาย1, 4-5
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
ครั้งที่ 1 7 วัน หลังจากวันที่รับการรักษา1 เพื่อติดตามดูอาการและรอยโรค
ครั้งที่ 2 3 เดือน หลังจากวันที่รับการรักษา1, 3-5 พร้อมทั้งตรวจเลือดซ้ำเพื่อ ค้นหา ซิฟิลิส1 และให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี1, 3-5
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการครั้งแรกทุกราย
3.8 หูดอวัยวะเพศและทวารหนัก (หูดหงอนไก่) Anogenital warts (Condylomata acuminata)
1. ลักษณะทางคลินิก1
อาการ : อาการของหูดขึ้นอยู่กับตำแหน่งและขนาด ส่วนใหญ่ไม่มีอาการ บางราย มีอาการคัน เจ็บ ตกขาวหรือมีเลือดออก1, 2
อาการแสดง : เป็นก้อนหรือติ่งเนื้อ ลักษณะผิวอาจเรียบหรือขรุขระ สีอาจจะสีชมพู สีน้ำตาล สีเนื้อ พบบริเวณอวัยวะเพศ ทวารหนัก ปาก และช่องคอ1, 2
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา1
ส่วนใหญ่สามารถวินิจฉัยได้ด้วยตาเปล่า1,2 แต่บางรายที่ไม่แน่ใจอาจจะตัดชิ้นเนื้อ ตรวจทางพยาธิวิทยาเมื่อไม่ตอบสนองต่อการรักษา หรือแย่ลง หูดมีสีเข้ม มีแผล มีเลือดออก1
3. การรักษา
การเลือกวิธีรักษาหูด ขึ้นอยู่กับขนาด จำนวน บริเวณที่เกิด ค่ารักษาพยาบาล ความพร้อม ของสถานบริการ ความชำนาญของผู้ให้การรักษา ความพึงพอใจ และความสะดวกของผู้ป่วย ไม่มีวิธีการรักษาวิธีใดที่ดีที่สุด หรือสามารถรักษาหายภายในครั้งเดียว แพทย์ควร เปลี่ยนวิธีการรักษา เมื่อเกิดผลข้างเคียงรุนแรง หรือหูดไม่ตอบสนองต่อการรักษา (ส่วนใหญ่ ตอบสนองต่อการรักษาภายใน 3 เดือน)1
แบ่งการรักษาได้เป็น 2 ภาวะ
- แบ่งตามขนาด
- แบ่งตามตำแหน่ง
3.1 แบ่งตามขนาด
3.1.1 หูดขนาดเล็ก
ให้ยาอย่างใดอย่างหนึ่ง3 ได้แก่
1) Tincture podophyllin 25%
วิธีทายา
- ทายาที่หูด3
- ทาวาสลีนเพื่อป้องกันการระคายเคืองเนื้อเยื่อที่อยู่รอบๆ หูด3
- แนะนำให้ผู้ป่วยใช้น้ำและสบู่ล้างยาออกหลังจากทาประมาณ 1-4 ชั่วโมง3
- ทายาที่หูดสัปดาห์ละ 1-2 ครั้ง ทิ้งไว้ให้แห้งโดยเฉพาะอย่างยิ่ง ถ้าทาในช่องคลอดหรือบริเวณทวารหนัก3
- ห้ามทายานี้เกินกว่า 10 ตารางเซนติเมตร หรือ 0.5 มิลลิลิตรต่อ ครั้ง3 (อาจทำให้เกิดพิษจากยาได้) หลังการรักษา
- อาจเกิดอาการเจ็บปวด ระคายเคือง
ข้อห้าม
- ห้ามใช้ยานี้ทาหูดที่ปากมดลูกเนื่องจากทำให้เกิด cervical dysplasia3
- ห้ามผู้ป่วยทายาเอง3
2) Trichloroacetic acid (TCA) 80-100%
วิธีทายา
- ทาหูดสัปดาห์ละ 1-2 คร้ัง เช่นเดียวกับ tincture podophyllin 25% โดยทาวาสลีนเพื่อป้องกันเนื้อเยื่อที่อยู่รอบๆ หูด3
ข้อห้าม
- ห้ามใช้ยานี้ทาหูดที่ท่อปัสสาวะ3
3) Imiquimod 5%
วิธีทายา
- ทาก่อนนอน วันเว้นวัน หรือสัปดาห์ละ 3 ครั้ง ทาจนหายดหรือไม่เกิน 16 สัปดาห์ (ทายาแล้วทิ้งไว้ 6-10 ชั่วโมงแล้วล้างออกด้วยน้ำและสบู่)3 หลังการใช้ยา อาจเกิดการอักเสบแดง ระคายเคือง แข็งกระด้าง เป็นแผลและตุ่ม สีผิวบริเวณที่ทายาอาจจางลง
ข้อห้าม
- ห้ามใช้ยานี้ทาหูดที่ท่อปัสสาวะ
- ห้ามใช้ยานี้ทาหูดที่ปากมดลูก ภายในช่องคลอด3
- ห้ามใช้ในเด็กอายุต่ำกว่า 12 ปี
3.1.2 หูดขนาดใหญ่หรือหูดที่รักษาด้วยวิธีข้างต้นไม่ได้ผล
ให้รักษาด้วยวิธีดังต่อไปนี้ ได้แก่
1) จี้ด้วยความเย็น (cryotherapy) โดยใช้ liquid nitrogen ด้วยวิธีใช้ ไม้พันสาลีหรือ cryospray3
2) ผ่าตัด3
3) จี้ด้วยไฟฟ้า (electrosurgery)3
4) จี้ด้วยแสงเลเซอร์3
3.2 แบ่งตามตำแหน่ง
3.2.1 หูดภายในช่องคลอดและบริเวณทวารหนัก1
1) การจี้ด้วยความเย็น (cryotherapy)
2) TCA 80-100%
3) ผ่าตัด
4) ศูนย์ควบคุมโรคสหรัฐอเมริกาไม่แนะนำให้ใช้ podophyllin
3.2.2 หูดที่ปากท่อปัสสาวะ
1) Podophyllin3
2) การจี้ด้วยความเย็น (cryotherapy)1
หมายเหตุ
1. ผู้ป่วยและผู้สัมผัสโรคเพศหญิงควรตรวจมะเร็งปากมดลูก ตามคำแนะนาของแพทย์
2. พิจารณาตรวจคัดกรองมะเร็งทวารหนักในชายที่มีเพศสัมพันธ์กับชายที่ติดเชื้อเอชไอวีที่ใช้ทวารหนักรับการสอดใส่อวัยวะเพศ3 (ฝ่ายรับ)
3. หูดที่อวัยวะเพศในเด็ก พบไม่บ่อย ในรายที่พบอาจเกิดจากสาเหตุ การล่วงละเมิด ทางเพศ (sexual abuse) จำเป็นต้องมีการซักประวัติ และตรวจร่างกายเพิ่มเติม
4. ปัจจุบันมีวัคซีนที่สามารถป้องกันมะเร็งปากมดลูกที่มีสาเหตุมาจากเชื้อหูดบาง สายพันธุ์ได้ แต่ไม่ใช่การรักษา และยังมีราคาแพง ในประเทศไทย วัคซีนมี 2 ชนิด ได้แก่ วัคซีนชนิด 2 สายพันธุ์ (Cervarix) ประกอบด้วยสายพันธุ์ที่ 16 และ 18 วัคซีนชนิด 4 สาย พันธุ์ (Gardasil) ประกอบด้วยสายพันธุ์ที่ 6, 11, 16 และ184 วัคซีนทั้ง 2 ชนิด สามารถ ป้องกันเชื้อ HPV สายพันธุ์ที่ 16 และ 18 ซึ่งเป็นสาเหตุของมะเร็งปากมดลูกได้ประมาณ 70%1 สำหรับวัคซีนชนิด 4 สายพันธุ์ สามารถป้องกันเชื้อ HPV สายพันธุ์ที่ 6 และ 11 ได้ ด้วย ซึ่งเชื้อ HPV 2 สายพันธุ์นี้ เป็นสาเหตุของโรคหูดหงอนไก่ประมาณ 90%1, 4, 5 การฉีด วัคซีนจะต้องฉีด 3 เข็ม5 และควรฉีดก่อนมีเพศสัมพันธ์ สามารถฉีดได้ตั้งแต่อายุ 9-26 ปี1 ใน ผู้หญิงที่ได้รับการฉีดวัคซีนดังกล่าว ยังมีความจำเป็นจะต้องมีการตรวจคัดกรองมะเร็งปาก มดลูกตามปกติ ห้ามฉีดวัคซีนในหญิงตั้งครรภ์1
4. การรักษาคู่เพศสัมพันธ์
1. ให้ตรวจคู่เพศสัมพันธ์และผู้สัมผัสโรคทุกราย รักษาเฉพาะรายที่มีอาการ1
2. ผู้ป่วยและผู้สัมผัสโรคที่เป็นเพศหญิง ควรตรวจมะเร็งปากมดลูกตามคำแนะนำของแพทย์ (ไม่จำเป็นต้องถี่กว่าปกติ)1, 2
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
หูดอาจมีขนาดใหญ่โตเร็วกว่าคนทั่วไป การตอบสนองต่อการรักษาไม่ดีนัก กลับเป็นซ้ำบ่อยกว่าคนทั่วไป เพิ่มการตรวจ PAP smear ในผู้ป่วยที่มีประวัติ ควรตรวจทุก 6 เดือน การรักษา แนะนำให้ใช้ trichloroacetic acid (TCA) 80 -100%
- ห้ามใช้ tincture podophyllin 25% เนื่องจากอาจทำให้ทารกตายในครรภ์ได้3
- ห้ามใช้ imiquimod 5%3
การผ่าคลอดจะทำในกรณีที่หูดนั้นขัดขวางการคลอด หรือคาดว่าจะทำให้มีเลือดออกมากถ้าคลอดตามปกติ การผ่าคลอดไม่มีหลักฐานว่าสามารถป้องกันโรคหูดในระบบทางเดิน หายใจของเด็กได้3
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ป่วยทั่วไป ในผู้ที่ติดเชื้อเอชไอวีหรือในผู้ที่มีภูมิคุ้มกันบกพร่อง หูดอาจมีจำนวนมากและ/หรือขนาดใหญ่ ตอบสนองต่อการรักษาไม่ดีนักและมีโอกาสกลับเป็น ซ้บ่อย (recurrent) ในกรณีดังกล่าวให้พบแพทย์ผู้เชี่ยวชาญ3
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
ครั้งที่ 1 นัดทายาทุก 1 สัปดาห์จนกว่าจะหาย
ครั้งที่ 2 นัด 3 เดือนเพื่อตรวจการกลับเป็นซ้ำ และตรวจคัดกรองการติดเชื้อเอชไอวีและซิฟิลิส
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการทุกราย
3.9 หูดข้าวสุก Molluscum contagiosum
1. ลักษณะทางคลินิก
อาการ : ในผู้ใหญ่มักพบตุ่มกระจายที่ต้นขา ขาหนีบ บริเวณอวัยวะเพศ และท้องน้อย ในเด็กมักพบที่บริเวณหน้า ลำตัว แขนขา1
อาการแสดง : ตุ่มสีขาว ผิวเรียบ ตรงกลางตุ่มมีรอยบุ๋มขนาด 3-5 มิลลิเมตร เรียงตัว เป็นกลุ่มหรือเป็นแนวเส้น1 ในผู้ป่วยที่มีภูมิคุ้มกันบกพร่องขนาดหูดข้าวสุกมักจะใหญ่มากกว่า 1 เซนติเมตร และมีจำนวนมากกว่า 100 เม็ด กระจายได้ทั่วตัว2
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
อาการและอาการแสดงที่เข้าได้กับหูดข้าวสุก1 โดยการตรวจทางห้องปฏิบัติการ สามารถช่วยยืนยันการวินิจฉัยโดยการนำเนื้อหูดสีขาวมาย้อม Giemsa3
3. การรักษา
3.1 การรักษาด้วยยา
- Podophyllin 10-25%1-4 ทา 2-3 ครั้งต่อสัปดาห์ เมื่อทาครบ 4 ชั่วโมงแล้วล้างออก
- Imiquimod cream1-3 ทา 3 ครั้งต่อสัปดาห์ เมื่อทาครบ 6-10 ชั่วโมงแล้วล้างออก
- Tretinoin 0.1% cream1-3 ทาวันละ 1 ครั้ง ก่อนนอน
3.2 การทำหัตถการ
- ใช้เข็มฉีดยา sterile สะกิดบริเวณตุ่ม แล้วบีบเนื้อหูดสีขาวที่อยู่ภายในออกให้หมด1-2
- จี้ด้วยไฟฟ้า1
- Cryotherapy/liquid nitrogen1-3
- Pulse Dye Laser2
หมายเหตุ
1. หูดข้าวสุกในผู้ป่วยที่ภาวะภูมิคุ้มกันปกติมักหายเองแต่อาจใช้เวลา 2 สัปดาห์ ถึง 4 ปี1 การรักษาทำเพื่อป้องกันการแพร่กระจายสู่ผู้อื่นและตนเอง
2. การรักษาในเด็กที่จะทำให้เกิดอาการปวดควรใช้ยาชาทาเฉพาะที่ผิวหนัง1, 5
4. การรักษาคู่เพศสัมพันธ์
ในกรณีที่ผู้ป่วยไม่มีโรคติดต่อทางเพศสัมพันธ์อื่นๆ ร่วมด้วยไม่จำเป็นต้องตามคู่เพศสัมพันธ์มารักษา6
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
ในหญิงตั้งครรภ์ห้ามใช้ podophyllin7, tretinoin 0.1%8 และ imiquimod cream9 สำหรับหญิงในระยะให้นมบุตร ไม่แนะนำให้ใช้ podophyllin7 และ imiquimod9 เนื่องจาก ยังไม่มีรายงานในเรื่องความปลอดภัย
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ป่วยไม่ติดเชื้อเอชไอวี1 แต่ต้องระวังการติดเชื้อเอชไอวีจากเลือด ผู้ป่วย ถ้าไม่หายให้พบแพทย์ผู้เชี่ยวชาญ
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
ครั้งที่ 1 วันที่ 7 หลังจากวันที่รับการรักษา
ครั้งที่ 2 3 เดือน หลังจากวันที่รักษา พร้อมทั้งตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิส
3.10 โลน Pediculosis pubis
1. ลักษณะทางคลินิก
อาการ : คันที่บริเวณหัวเหน่า อาจพบไข่โลน ตัวโลนที่ขนบริเวณอวัยวะเพศ1
อาการแสดง : ส่วนใหญ่มักเป็นรอยเกา, พบรอยโรคน้ำเงินเทาที่ไม่คัน (maculae ceruleae) ที่บริเวณหน้าท้องด้านล่างและต้นขา, พบไข่โลน ตัวโลนเกาะที่ขนบริเวณอวัยวะเพศ1
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
ตรวจพบไข่โลนหรือตัวโลนที่ขนบริเวณอวัยวะเพศ1
3. การรักษา
3.1 โลนที่อวัยวะเพศ โดยใช้ยาอย่างใดอย่างหนึ่งได้แก่
- ให้ใช้ gamma benzene hexachloride 1% cream ทาบางๆ บริเวณอวัยวะเพศ และผิวหนังบริเวณใกล้เคียง ทาทิ้งไว้ 12 ชั่วโมงแล้วล้างออก1 ห้ามนำมาทาเกิน ความจำเป็นเมื่อไม่มีข้อบ่งชี้ เพราะจะทำให้เกิดพิษต่อระบบประสาท และทำให้ชักได้ ไม่ ควรทาทันทีหลังอาบน้ำ เนื่องจากยามีโอกาสถูกดูดซึมได้มากขึ้น2, 3
- permethrin 5% cream ทาบางๆ บริเวณอวัยวะเพศ และผิวหนังบริเวณใกล้เคียง ทิ้งไว้ข้ามคืน แล้วล้างออกตอนเช้า2, 3
- Ivermectin 250 μg/น้ำหนักตัว 1 kg กินครั้งเดียว และกินซ้ำในขนาดเดียวกัน ภายใน 2 สัปดาห์3
3.2 โลนที่ขนตา (Phthiriasis palprebrarum) เลือกวิธีการรักษาอย่างใดอย่าง หนึ่งได้แก่
- ตัดขนตาออกทั้งหมด เป็นวิธีที่ง่ายและสามารถกำจัดตัวโลนและไข่โลนออกไปได้ทั้งหมด4
- Ivermectin 200 μg/น้ำหนักตัว 1 kg/dose กินครั้งเดียว และกินซ้ำ ในขนาดเดียวกันห่างกัน 1 สัปดาห์5
หมายเหตุ
ผู้ป่วยที่ตรวจพบว่ามีโลนที่บริเวณขนตา ควรได้รับการตรวจหาโลนในบริเวณอื่นๆ ของร่างกายด้วยเสมอ เช่นบริเวณขนหน้าอก ขนรักแร้ ขนคิ้ว และหนวดเครา6
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ที่มีเพศสัมพันธ์ภายใน 30 วันก่อนที่ผู้ป่วยมีอาการ ควรได้รับการตรวจ และให้การรักษาพร้อมกัน3
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร3
- permethrin 5% cream
- Gamma benzene hexachloride 1% ไม่แนะนำให้ใช้มากกว่า 2 ครั้ง
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ป่วยไม่ติดเชื้อเอชไอวี3
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา7
ครั้งที่ 1 1 สัปดาห์ ถ้ายาไม่สามารถฆ่าไข่โลนได้ทั้งหมด ไข่จะฟักเป็นตัวอ่อน ภายใน 1 สัปดาห์1 ควรทายาอีกครั้ง 7 วัน หลังการทายาครั้งแรก
ครั้งที่ 2 3 เดือน หลังจากวันที่รับการรักษา พร้อมทั้งตรวจคัดกรองการติดเชื้อ เอชไอวีและซิฟิลิส
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการครั้งแรกทุกราย
3.11 หิด Scabies
1. ลักษณะทางคลินิก
อาการ : อาการคันเป็นอาการสำคัญที่สุดของโรคหิด ซึ่งโดยทั่วไปมักเป็นแบบคันทั่วตัว และคันมากเว้นหน้าและศีรษะ อาจพบร่วมกับการมีอาการคันในสมาชิกในครอบครัวหรือคน ใกล้ชิด1
อาการแสดง : รอยโรคซึ่งเกิดจากการไชของเชื้อหิดเป็นทางสั้นๆ ที่เรียกว่า burrows แต่รอยโรคท่ีพบส่วนใหญ่มักเป็นรอยเกา มีการอักเสบของผิวหนัง ตุ่มแดง (scabietic nodules) ที่บริเวณอวัยวะเพศชาย หรือพบตุ่มหนองซึ่งเกิดจากการที่มีการ ติดเชื้อแบคทีเรียแทรกซ้อน1
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
การตรวจหาเชื้อหิดทางห้องปฏิบัติการ ต้องตรวจด้วยกล้องจุลทรรศน์ การตรวจ รอยโรคโดยเฉพาะจากบริเวณ burrow จะทำให้มีโอกาสพบตัวเชื้อ, ไข่, เปลือกไข่ หรือแม้ กระทั่งอุจจาระได้มากขึ้น เป็นการยืนยันการวินิจฉัยโรค อย่างไรก็ดี การตรวจพบเชื้อหิดนั้น ต้องอาศัยความชำนาญของผู้ตรวจ ดังนั้นในรายที่มีประวัติและอาการแสดงเข้าได้กับ โรค หิด ถึงแม้ว่าจะขูดไม่พบหลักฐานการติดโรค อาจให้การรักษาไปก่อน1
3. การรักษา
โดยใช้ยาอย่างใดอย่างหนึ่งได้แก่
- permethrin 5% cream ทาทั่วตัวทิ้งไว้ 8-14 ชั่วโมง แล้วล้างออก แล้วทา ซ้ำอีก 1 สัปดาห์2,3
- Benzyl benzoate 25% emulsion หลังทายาครั้งแรกแล้ว ให้ทาซ้ำอีกครั้งในหนึ่งสัปดาห์ต่อมา ยานี้ทำให้เกิดอาการระคายเคือง จึงไม่ควรใช้ในเด็กอายุต่ำกว่า 6 ปี4
- Ivermectin 200 μg/น้ำหนักตัว 1 kg กินครั้งเดียว และกินซ้ำในขนาดเดียวกภายใน 2 สัปดาห์2,3
หมายเหตุ
1. การทายา ให้ผู้ป่วยทายาบางๆ ให้ทั่วทุกส่วนของร่างกาย ระดับคอลงมาจนถึงปลายเท้า โดยเฉพาะอย่างยิ่งในส่วนที่เป็นซอกอับทั้งหลายรวมทั้งผิวหนังส่วนที่เป็นปกติ ด้วย ทิ้งไว้ทั้งคืน (8 ชั่วโมง) แล้วจึงอาบน้ำล้างออกในตอนเช้า2
2. ในกรณีที่ผู้ป่วยมีอาการคันมาก อาจให้กิน antihistamine ร่วมด้วย ถ้ายังมีตุ่ม คันเหลืออยู่ให้ใช้ mild topical steroid2 เช่น triamcinolone 0.1%, betamethasone 0.1% เป็นต้น ทาวันละ 2 ครั้ง จนกว่าจะหาย
3. ควรทำความสะอาดเครื่องนุ่งห่มและเครื่องนอนด้วยน้ำร้อน หากไม่สามารถทำได้ ก็ควรเก็บในถุงพลาสติกปิดมิดชิด 72 ชั่วโมง เชื้อก็จะตาย3
4. การรักษาคู่เพศสัมพันธ์
ให้รักษาคู่เพศสัมพันธ์และผู้สัมผัสโรคทุกรายแม้ไม่มีอาการ1-4 โดยให้การรักษาพร้อมกัน
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร/เด็ก
5.1 หญิงตั้งครรภ์/ให้นมบุตร
- permethrin 5% cream/lotion1-3 ทาทั่วตัวทิ้งไว้ 2 ชั่วโมง แล้วล้างออก2
- Sulfur ointment 5-10%2
5.2 ในเด็กใช้
- permethrin 5% cream/lotion2,3
- Sulfur ointment 5-10%2 ห้ามใช้ ivermectin ในเด็กน้ำหนักน้อยกว่า 15 kg2, 3
6. ผู้ติดเชื้อเอชไอวี
ให้การรักษาเหมือนผู้ป่วยไม่ติดเชื้อเอชไอวี3 ยกเว้นถ้ามีอาการและมีรอยโรคมากให้พบ แพทย์ผู้เชี่ยวชาญ
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
นัดดูอาการโดยอยู่ในดุลพินิจของแพทย์ที่ทำการตรวจรักษา
3.12 อุ้งเชิงกรานอักเสบ/ปีกมดลูกอักเสบ Pelvic Inflammatory Disease
1. ลักษณะทางคลินิก
อาการ : มีไข้ ปวดท้องน้อย อาจมีตกขาวผิดปกติ1-2
อาการแสดง : เมื่อตรวจภายในจะมีอาการ เจ็บเมื่อโยกบริเวณปากมดลูก เจ็บเมื่อกด บริเวณมดลูก หรือปีกมดลูก อาจตรวจพบตกขาวมีมูกปนหนอง1-2
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
การวินิจฉัยประกอบไปด้วย เกณฑ์การวินิจฉัยขั้นต่ำ (minimal criteria) เกณฑ์การ วินิจฉัยเพิ่มเติม (additional criteria)
ในการวินิจฉัยจะต้องมีเกณฑ์ขั้นต่ำครบ สำหรับเกณฑ์เสริมการวินิจฉัยและเกณฑ์ท จำเพาะในการวินิจฉัย หากพบเพิ่มขึ้นจะช่วยเพิ่มความจำเพาะในการวินิจฉัยโรค
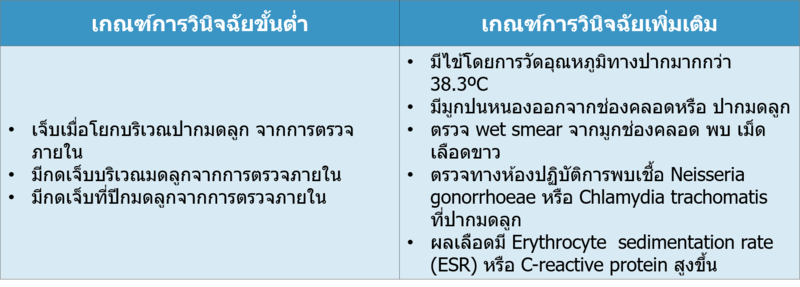
ข้อบ่งชี้ในการรักษาแบบผู้ป่วยใน ร่วมกับปรึกษาผู้เชี่ยวชาญ ได้แก่
- ผู้ป่วยที่ยังไม่สามารถวินิจฉัยแยกโรคอื่นๆ ออกไปได้ เช่น ไส้ติ่งอักเสบ
- ผู้ป่วยที่มีก้อนหนองบริเวณท่อนำไข่และรังไข่
- ผู้ป่วยที่มีการตั้งครรภ์ร่วมด้วย
- ผู้ป่วยที่มีอาการรุนแรง มีไข้สูง มีอาการคลื่นไส้อาเจียน
- ผู้ป่วยไม่สามารถทนรับการรักษาหรือติดตามการรักษาโดยสูตรยาแบบผู้ป่วยนอกได้
- ผู้ป่วยมีอาการทางคลินิกไม่ตอบสนองต่อการรักษาด้วยยาชนิดรับประทาน
3. การรักษา
ผู้ป่วยอุ้งเชิงกรานอักเสบ รักษาแบบผู้ป่วยนอก (Out Patient Department; OPD) ในกรณีผู้ป่วยได้รับการวินิจฉัย เป็นปีกมดลูกอักเสบชนิดความรุนแรงของโรคน้อยถึงปานกลาง และไม่มีภาวะแทรกซ้อน โดยการให้ยาฉีดเข้ากล้ามเนื้อร่วมกับยากิน
1. ให้ยาฉีดเข้ากล้ามเนื้ออย่างใดอย่างหนึ่ง ได้แก่
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว1, 2, 4, 5
- Cefoxitin 2 gm ฉีดเข้ากล้ามเนื้อครั้งเดียว1-3
- Other third generation cephalosporin (e.g. ceftizoxime or cefotaxime)1-2
และร่วมกับให้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Doxycycline 100 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 14 วัน1-4
- Azithromycin 1 gm กินสัปดาห์ละครั้ง นาน 2 สัปดาห์1
หรืออาจให้ร่วมหรือไม่ให้ร่วมกับ metronidazole 400-500 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 14 วัน เพราะ metronidazole ครอบคลุมเชื้อชนิด anaerobe และรักษาโรคติดเชื้อแบคทีเรียลวาจิโนซีส ในกรณีที่สงสัยอุ้งเชิงกรานอักเสบ1-3
หมายเหตุ
แนะนำผู้ป่วย/ติดเชื้อไม่ให้ดื่มเครื่องดื่มที่มีแอลกอฮอล์ระหว่างการ รักษารวมถึง 24 ชั่วโมง หลังกินยา metronidazole และ 72 ชั่วโมง หลังกินยา tinidazole เนื่องจากอาจทำให้เกิดอาการ disulfiram-like reaction1-3 (มีอาการหน้าร้อนวูบวาบ ปวดศีรษะ หายใจลำบาก คลื่นไส้ อาเจียน แน่นหน้าอก เป็นต้น)
กรณีแพ้ยา penicillin/cephalosporin
1. หากแพ้ penicillin สามารถใช้ cephalosporin ได้ เนื่องจากโอกาสแพ้ข้ามกลุ่มของยา < 2.5%1
2. หากแพ้ cephalosporin เนื่องจาก Neisseria gonorrhoeae ดื้อต่อยา กลุ่ม quinolone1-3 กรณีที่ผู้ป่วยแพ้ cephalosporin พิจารณาว่ามี โอกาสเป็น gonorrhea น้อยและสามารถติดตามการรักษาได้ ให้ใช้ levofloxacin 500 mg กินวันละ 1 ครั้ง นาน 14 วัน หรือ ofloxacin 400 mg กินวันละ 2 ครั้ง นาน 14 วัน ร่วมกับ metronidazole 400- 500 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 14 วัน และควรส่งตรวจทางห้องปฏิบัติ การ หาเชื้อ Neisseria gonorrhoeae1
- หากผลเป็นบวกให้ใช้ยาปฏิชีวนะรักษาตามผล susceptibility testing1
- หากผลเพาะเชื้อขึ้นเป็น Neisseria gonorrhoeae ซึ่งไวต่อยา กลุ่ม cephalosporin เพียงอย่างเดียว แต่ผู้ป่วยแพ้ cephalosporin ให้ใช้ quinolone ร่วมกับ azithromycin 2 gm1
4. การรักษาคู่เพศสัมพันธ์
- คู่เพศสัมพันธ์ที่มีเพศสัมพันธ์ภายใน 60 วันก่อนที่ผู้ป่วยมีอาการ ควรได้รับการตรวจและให้การรักษาเช่นเดียวกับผู้ป่วย
- คู่เพศสัมพันธ์ที่มีเพศสัมพันธ์นานเกิน 60 วัน คู่เพศสัมพันธ์ล่าสุดควรได้รับการรักษา เพราะผู้ชายที่ติดเชื้อหนองใน และหนองในเทียมมักไม่แสดงอาการ
- งดการมีเพศสัมพันธ์จนกว่าจะหายขาด
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร
เนื่องจากผู้ป่วยที่ตั้งครรภ์มีโอกาสที่จะเสียชีวิตและคลอดก่อนกำหนดสูง ผู้ป่วยที่ตั้งครรภ์ทุกคนควรนอนโรงพยาบาล และ ให้ยาปฏิชีวนะทางหลอดเลือดดำ1-3
6. ผู้ติดเชื้อเอชไอวี
มีโอกาสติดเชื้อ Mycoplasma hominis และ Streptococcus มากกว่าผู้ไม่ติดเชื้อเอชไอวี1 จึงควรให้นอนโรงพยาบาล และรับการรักษาด้วยการให้ยาปฏิชีวนะทางหลอดเลือดดำ
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
นัดติดตามหลังรักษา 72 ชั่วโมง ดูการลดลงของไข้ ตรวจร่างกายและตรวจภายใน หากไม่ดีขึ้น จำเป็นต้องรับไว้รักษาในโรงพยาบาล ปรึกษาแพทย์ผู้เชี่ยวชาญ และให้ยา ปฏิชีวนะทางหลอดเลือดดำ1-2
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการครั้งแรกทุกราย
3.13 แบคทีเรียลวาจิโนซีส/ช่องคลอดอักเสบ จากแบคทีเรีย Bacterial Vaginosis
1. ลักษณะทางคลินิก
อาการ : มีตกขาวผิดปกติ ปัสสาวะแสบขัด ในผู้ป่วยบางคนอาจไม่มีอาการ1-2
อาการแสดง : เมื่อตรวจมักพบตกขาวผิดปกติ สีขาวเทา มีกลิ่นคาวปลา1-2
2. เกณฑ์ในการวินิยเพื่อการรักษา
โดยใช้เกณฑ์การวินิจฉัย 3 ใน 4 ข้อ ดังนี้1
- ตกขาวในช่องคลอดมีค่าความเป็นกรดด่าง (pH) ในช่องคลอด > 4.5
- ตกขาวมีกลิ่นคาวปลา (fishy-amine smell) เมื่อผสมกับ 10% KOH (การทดสอบ whiff)
- พบ clue cells (เมื่อนำตกขาวมาตรวจด้วยกล้องจุลทรรศน์จะพบเม็ดเลือดขาว และเชื้อ coccobacilli จำนวนมากเกาะติดกับผนังเซลล์เยื่อบุ)
- ตกขาวมีลักษณะ เป็นเนื้อเดียวกันเป็นแผ่นบางเคลือบอยู่ที่ผนังช่องคลอด
3. การรักษา
ให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Metronidazole 500 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 7 วัน1-4
- Metronidazole 400 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 7 วัน3-
- Metronidazole 0.75% gel 5 gm ทาในช่องคลอดวันละครั้งนาน 5 วัน1-2
การรักษาทางเลือก2
- Tinidazole 2 gm กินวันละครั้ง ก่อนนอน นาน 2 วัน1-3
- Tinidazole 1 gm กินวันละครั้ง ก่อนนอน นาน 5 วัน1-2
- Clindamycin 300 mg กินวันละ 2 ครั้ง หลังอาหาร นาน 7 วัน1-4
หมายเหตุ
แนะนำผู้ป่วย/ติดเชื้อ ไม่ให้ดื่มเครื่องดื่มที่มีแอลกอฮอล์ระหว่างการรักษารวมถึง 24 ชั่วโมง หลังกินยา metronidazole และ 72 ชั่วโมง หลังกินยา tinidazole เนื่องจากอาจทำให้เกิดอาการ disulfiram-like reaction1-3 (มีอาการหน้าร้อนวูบวาบ ปวดศีรษะ หายใจลำบาก คลื่นไส้ อาเจียน แน่นหน้าอก เป็นต้น)
กรณีแพ้ยา Metronidazole/Tinidazole
- ให้ใช้ clindamycin แทนกรณีแพ้ยา metronidazole/tinidazole1,2
- หรือหากไม่แพ้ยา แต่ทนผลข้างเคียงจากยา metronidazole ชนิดกินไม่ได้ ให้ใช้ยาmetronidazole ชนิดทาแทน
4. การรักษาคู่เพศสัมพันธ์
คู่เพศสัมพันธ์ ควรได้รับการประเมินการติดเชื้อที่ท่อปัสสาวะที่ไม่แสดงอาการ เช่น หนองในเทียม1-4
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร
ให้การรักษาเหมือนบุคคลทั่วไป จากการศึกษาพบว่า metronidazole ไม่ก่อให้เกิด พิษกับทารกในครรภ์1-3 (category B)3 ควรระมัดระวังในการให้ tinidazole ในผู้ป่วยตั้งครรภ์ เนื่องจากยังไม่มีผลการศึกษาชัดเจน1-3 (category C)3
6. ผู้ติดเชื้อเอชไอวี
ให้รักษาเหมือนผู้ไม่ติดเชื้อเอชไอวี1-5
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
นัด 7 วัน หลังวันที่รับการรักษา ในรายที่ยังมีอาการเพื่อรับการตรวจทางห้องปฏิบัติการ5
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการครั้งแรกทุกราย
3.14 เชื้อราในช่องคลอด Vulvovaginal Candidiasis
1. ลักษณะทางคลินิก
อาการ : มีตกขาวผิดปกติ คันและแสบช่องคลอด อาจมีปัสสาวะแสบขัด1-2
อาการแสดง : เมื่อตรวจมักพบมีตกขาวผิดปกติ ลักษณะคล้ายตะกอนนม ช่องคลอด แดงอักเสบ บวม หรือมีรอยแตก1-2
2. เกณฑ์ในการวินิจฉัยเพื่อการรักษา
ตรวจตกขาวจากช่องคลอดจะพบค่าความเป็นกรดด่าง (pH) < 4.5 เมื่อนำมาเจือ จางด้วยน้ำเกลือหรือ 10% KOH ตรวจด้วยกล้องจุลทรรศน์ จะพบ mycelium หรือ pseudohyphae และ/หรือ budding yeast1
3. การรักษา
แบ่งการรักษาได้เป็น 2 ภาวะ
3.1 เชื้อราในช่องคลอดชนิดไม่มีภาวะแทรกซ้อน ให้ใช้ยาอย่างใดอย่างหนึ่ง ได้แก่
- Fluconazole 150 mg กินครั้งเดียว หลังอาหาร1-5
- Itraconazole 200 mg กินวันละ 2 ครั้ง นาน 1 วัน3, 5
- Clotrimazole 500 mg สอดช่องคลอดครั้งเดียว หรือ Clotrimazole 100 mg 2 เม็ด สอดช่องคลอด วัน 1 ครั้ง นาน 3 วัน3-5
3.2 เชื้อราในช่องคลอดชนิดมีภาวะแทรกซ้อน ได้แก่
- ผู้ป่วยที่เป็นเชื้อราในช่องคลอดซ้ำ โดยมากกว่า 4 ครั้งใน 1 ปี fluconazole 100-200 mg กินครั้งเดียว หลังอาหาร และกินซ้ำ วันที่ 4 และ 7 และเพื่อป้องกันการกลับ มาเป็นซ้ำให้กิน fluconazole 100-200 mg กินครั้งเดียว/สัปดาห์ ต่อเนื่องกัน 6 เดือน1-2
- ผู้ป่วยมีอาการรุนแรง เช่น แคมมีอาการบวมแดงอย่างมาก มีรอยแตกของแคม fluconazole 150 mg กินครั้งเดียว และกินซ้ำวันที่ 41-2
กรณีแพ้ยา
ยาทาเฉพาะที่ไม่พบผลข้างเคียงต่อร่างกาย อาจมีแสบร้อนเฉพาะท่ี ยากินกลุ่ม azoles อาจมีอาการคลื่นไส้, ปวดท้อง, ปวดศีรษะ พบน้อยมากที่จะทำให้เกิดการเพิ่มขึ้น ของเอนไซม์ตับ ควรระวังการให้ยา ในกรณีให้ยากลุ่ม azoles ร่วมกับยาชนิดอื่น เช่น simvastatin, antiretroviral drug, warfarin เป็นต้น
4. การรักษาคู่เพศสัมพันธ์
รักษาคู่เพศสัมพันธ์ควรมาตรวจ หากมีอาการคันอวัยวะเพศ หรือ มีการอักเสบแดง ของปลายองคชาต1 โดยให้ยาทาฆ่าเชื้อรา เพื่อบรรเทาอาการ
5. หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร
หญิงตั้งครรภ์/หญิงในระยะให้นมบุตร ห้ามใช้ยากิน ให้ใช้ยาสอด หรือ ยาทา1-3 clotrimazole 500 mg สอดช่องคลอดครั้งเดียว หรือ clotrimazole 100 mg 2 เม็ด สอด ช่องคลอด วันละครั้ง นาน 3 วัน3-5 หากอาการยังไม่ดีขึ้นหลังรักษาระยะสั้น ให้เพิ่มระยะ เวลาการรักษาให้นานขึ้น เป็น 7-14 วัน
6. ผู้ติดเชื้อเอชไอวี
ให้รักษาเหมือนผู้ไม่ติดเชื้อเอชไอวี หากอาการยังไม่ดีขึ้นหลังจากการรักษาระยะสั้น ให้เพิ่มระยะเวลาการรักษาให้นานขึ้น เป็น 7-14 วัน1-2
หมายเหตุ
แนวทางการรักษาของศูนย์ควบคุมโรคสหรัฐอเมริกา พ.ศ. 2558 แนะนำเป็น ยาทา ภายในช่องคลอด (intravaginal)1 ดังนี้
- Miconazole 2% cream 5 gm ทาช่องคลอด วัน 1 ครั้ง นาน 7 วัน*
- Clotrimazole 1% cream 5 gm ทาช่องคลอด วัน 1 ครั้ง นาน 7-14 วัน* * ยาทา และยาสอด เนื้อยาเป็นน้ำมันหล่อลื่นพื้นฐาน (oil-based) ส่งผลให้ ถุงยางฉีกขาดได้ จึงควรหลีกเลี่ยงการใช้ร่วมกัน1
7. การนัดผู้ป่วย/ผู้ติดเชื้อมารับการตรวจภายหลังการรักษา
นัด 7 วัน หลังวันที่รับการรักษาในรายที่ยังมีอาการ เพื่อรับการตรวจทางห้องปฏิบัติการ5
แนะนำให้ตรวจคัดกรองการติดเชื้อเอชไอวี และซิฟิลิสในผู้มารับบริการครั้งแรกทุกราย
4. แนวทางการให้การปรึกษา เรื่องโรคติดต่อทางเพศสัมพันธ์
การเจ็บป่วยด้วยโรคติดต่อทางเพศสัมพันธ์และโรคเอดส์ อาจเกิดจากการมี พฤติกรรมเสี่ยงทางเพศ เช่น การมีเพศสัมพันธ์โดยไม่ใช้ถุงยางอนามัยกับผู้มีพฤติกรรมเสี่ยง การมีเพศสัมพันธ์กับหญิงหรือชายให้บริการทางเพศ การมีคู่เพศสัมพันธ์หลายคนและการมีคู่เพศสัมพันธ์ป่วยเป็นโรคติดต่อทางเพศสัมพันธ์ สภาพปัญหาที่เกิดจากความเจ็บป่วย ด้วยโรคติดต่อทางเพศสัมพันธ์ ทำให้มีผลกระทบต่อจิตใจ อารมณ์ ความรู้สึกของผู้ป่วย ผู้สัมผัสโรคและครอบครัว ส่งผลกระทบต่อครอบครัว สังคม และมีความเสี่ยงต่อการติดเชื้อ เอชไอวี ดังนั้น การให้การปรึกษาเรื่องโรคติดต่อทางเพศสัมพันธ์และโรคเอดส์ จึงเป็น แนวทางที่จะทำให้ผู้ป่วย/ผู้ติดเชื้อและผู้มีพฤติกรรมเสี่ยงได้เข้าใจอันตรายของโรค ความ จำเป็นในการรักษาอย่างถูกต้อง การป้องกันโรค โดยมีความเข้าใจในสภาพปัญหา เกิดการ เรียนรู้ สามารถตัดสินใจแก้ปัญหา และการปรับเปลี่ยนพฤติกรรมได้ด้วยตนเอง
แนวทางการให้การปรึกษาเรื่องโรคติดต่อทางเพศสัมพันธ์1 จะเน้นประเด็นสำคัญ ของการให้การปรึกษา 4 ประเด็นหลักๆ ได้แก่
- การดูแลตนเองและการมารับการรักษาอย่างต่อเนื่องจนหายจากโรคติดต่อทาง เพศสัมพันธ์
- การมีพฤติกรรมทางเพศที่ปลอดภัยและตระหนักในประโยชน์ของการตรวจเลือดเพิ่มเติม (เนื่องจากอาจอยู่ในระยะที่ยังตรวจไม่พบการติดเชื้อ; window period)
- การสื่อสารกับคู่เพศสัมพันธ์ให้มารับการตรวจรักษาโรคติดต่อทางเพศสัมพันธ์ และมีเพศสัมพันธ์ที่ปลอดภัย
- การให้การปรึกษาต่อเนื่องตามนัดหมาย เพื่อติดตามผลการตรวจรักษาและการ ปรับเปลี่ยนพฤติกรรม
การให้การปรึกษาเรื่องโรคติดต่อทางเพศสัมพันธ์ซึ่งผู้ให้การปรึกษาควรมีความรู้ และความเข้าใจในเรื่องต่างๆ ดังต่อไปนี้
- ในการเปลี่ยนแปลงพฤติกรรม ควรตระหนักเสมอว่าการให้ความรู้อย่างเดียว ไม่สามารถเปลี่ยนแปลงพฤติกรรมได้เสมอไป ผู้ให้การปรึกษาควรให้ความช่วยเหลือให้ผู้รับ บริการมองเห็นปัญหา เห็นประโยชน์ของการเปลี่ยนแปลง เริ่มคิดจะเปลี่ยนแปลง มีการ ปฏิบัติที่เหมาะสม จนสามารถเปลี่ยนแปลงพฤติกรรมตนเองได้ในที่สุด
- คนทั่วไปมักอายที่จะพูดคุยเรื่องพฤติกรรมทางเพศ ดังนั้น จึงมักไปรับการตรวจ รักษาช้า หรือลังเลที่จะปรึกษาพูดคุยกับคู่ของตน บางคนปิดบังการเจ็บป่วยเพราะเกรงว่า จะเกิดความขัดแย้งขึ้นในครอบครัว ดังนั้น ผู้ให้การปรึกษาควรเน้นย้ำความสำคัญของการ เปิดใจพูดคุยกับคู่ โดยมีความตั้งใจที่จะรักษาโรคติดต่อทางเพศสัมพันธ์ให้หาย และลด พฤติกรรมเสี่ยงอย่างถาวร
- โรคติดต่อทางเพศสัมพันธ์บางชนิดไม่แสดงอาการ เช่น ซิฟิลิส เอชไอวี ไวรัส ตับอักเสบบี ไวรัสตับอักเสบซี ทำให้ผู้ป่วย/ติดเชื้อถ่ายทอดเชื้อไปยังคู่เพศสัมพันธ์/ผู้อื่นได้ โดยไม่รู้ตัว ดังนั้น ผู้ให้การปรึกษาควรแนะนำให้ผู้รับบริการไปรับการตรวจ VDRL, Anti HIV, HBsAg, Anti HBs และ Anti HCV ด้วย
- ในระหว่างการดูแลรักษาโรคติดต่อทางเพศสัมพันธ์ ผู้ป่วย/ติดเชื้อ บางรายอาจ ไม่ให้ความร่วมมือในการดูแลตนเอง ไม่ใส่ใจในการปรับลดพฤติกรรมเสี่ยงเพื่อป้องกันโรค หรือในระหว่างการรักษาอาจมีการติดโรคซ้ำโดยรับเชื้อจากคู่ที่ไม่ได้รับการรักษา ผู้ให้การ ปรึกษาจึงควรแนะนำ ให้ความรู้ และสร้างแรงจูงใจในการรักษาอย่างต่อเนื่องจนหาย และ เน้นย้ำเรื่องการรับประทานยาต่อเนื่องจนหมด แม้ว่าอาการของโรคจะหายไปก่อนยาหมด
- โรคติดต่อทางเพศสัมพันธ์บางชนิด สามารถถ่ายทอดจากแม่สู่ลูกได้ และจะ ทำให้เกิดอันตรายต่อทารกในครรภ์ ดังนั้นผู้ให้การปรึกษาควรมีการพูดคุยเกี่ยวกับการ ป้องกันการตั้งครรภ์ หรือวิธีการคุมกำเนิดของผู้รับบริการปรึกษาด้วยทุกครั้ง
แนวทางการให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี ในรูปแบบที่บุคลากรสุขภาพเป็นผู้เสนอบริการ Provider–Initiated HIV Testing and Counseling; PITC
การให้การปรึกษาเป็นกระบวนการสำคัญของการตรวจหาการติดเชื้อเอชไอวี เนื่องจากเป็นการเตรียมผู้มารับบริการด้านจิตใจ อารมณ์ รวมทั้งการประเมินความเสี่ยงของ แต่ละบุคคล ทำให้ผู้รับการปรึกษามีความพร้อม ลดความวิตกกังวล เกิดการตัดสินใจตรวจเลือด หาการติดเชื้อเอชไอวี การให้การปรึกษายังสามารถสร้างแรงจูงใจในการปรับเปลี่ยนและลด พฤติกรรมเสี่ยง มีการให้ข้อมูลที่เป็นประโยชน์ต่อการป้องกันการติดเชื้อ การดูแลสุขภาพ ตนเอง ทำให้ผู้มารับบริการสามารถปฏิบัติตัวได้อย่างเหมาะสมกับสถานการณ์ ผู้ให้การ ปรึกษาควรคำนึง ถึงบริบทของผู้มารับบริการกลุ่มต่างๆ โดยเน้นที่ความต้องการท่ีแท้จริง ของผู้รับบริการเป็นหลัก เพื่อสามารถพิจารณาทางเลือกในการดูแลตนเองอย่างเหมาะสม และต่อเนื่อง
การให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวี ในทุกกลุ่มเป้าหมายจะต้องเน้น หลัก 3C คือ การรักษาความลับ (confidential) การบริการปรึกษา (counseling) และการ ยินยอมรับบริการตรวจ (consent)
ในปี พ.ศ.2550 โครงการโรคเอดส์แห่งสหประชาชาติ (UNAIDS) และองค์การอนามัยโลก (WHO) ได้เสนอรูปแบบบริการปรึกษาและตรวจหาการติดเชื้อเอชไอวี 2 รูปแบบ2 คือ
- Client–Initiated HIV Testing and Counseling (CITC) คือ บริการปรึกษา และตรวจหาการติดเชื้อเอชไอวีโดยผู้รับบริการเป็นผู้ขอรับบริการ ซึ่งรูปแบบการบริการ ปรึกษาและตรวจหาการติดเชื้อเอชไอวีโดยสมัครใจ (Voluntary Counseling and Testing: VCT) ที่ได้มีการใช้มาโดยตลอดนั้น มีความหมายเดียวกันกับ CITC
- Provider–Initiated HIV Testing and Counseling (PITC) คือ บริการปรึกษา และตรวจหาการติดเชื้อเอชไอวีในรูปแบบที่บุคลากรสุขภาพเป็นผู้เสนอบริการ
คลินิกบริการตรวจโรคติดต่อทางเพศสัมพันธ์ ควรให้บริการปรึกษาและตรวจเลือด หาการติดเชื้อเอชไอวีในรูปแบบที่บุคลากรสุขภาพเป็นผู้เสนอบริการ (PITC) เนื่องจากผู้มา รับบริการตรวจรักษาโรคติดต่อทางเพศสัมพันธ์ เป็นผู้ที่มีความเสี่ยงสูงต่อการติดเชื้อเอชไอวี และการติดเชื้อเอชไอวีก็เป็นการติดเชื้อโรคติดต่อทางเพศสัมพันธ์ โดยในระยะ 7-10 ปีแรก ผู้ติดเชื้อมักจะไม่มีอาการหรืออาการแสดงใดๆปรากฏให้เห็นชัด หากผู้ติดเชื้อเอชไอวีไม่ได้ รับการตรวจหาการติดเชื้อเอชไอวีก็จะไม่ทราบว่าตนเองติดเชื้อ จึงอาจมีเพศสัมพันธ์ตามปกติ และสามารถแพร่เชื้อไปสู่คู่เพศสัมพันธ์ได้หากไม่ใช้ถุงยางอนามัย ดังนั้น ผู้มารับบริการ ตรวจโรคติดต่อทางเพศสัมพันธ์ทุกรายถือว่ามีพฤติกรรมเสี่ยงจึงมีโอกาสติดเชื้อเอชไอวีโดย ไม่รู้ตัว จึงควรได้รับบริการให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวีร่วมด้วย ควรตรวจ Anti HIV ร่วมกับ VDRL, HBsAg, Anti HBs และ Anti HCV
เนื่องจากในระยะ 1 เดือนแรกหลังจากติดเชื้อเอชไอวี อาจยังไม่สามารถตรวจพบ การติดเชื้อเอชไอวีจากการตรวจ Anti HIV ได้ ผู้มารับบริการตรวจโรคติดต่อทางเพศสัมพันธ์ ที่ผลการตรวจ Anti HIV เป็นลบ จำเป็นต้องได้รับการปรึกษาเพื่อปรับลดพฤติกรรมเสี่ยง และนัดตรวจ Anti HIV ซ้ำ อีกครั้งในอีก 1 เดือนข้างหน้า3
ในปัจจุบันแนวทางการดูแลรักษาผู้ติดเชื้อเอชไอวีในประเทศไทย3 ปี 2557 ได้ยึด หลักการให้การรักษาด้วยยาต้านไวรัสเมื่อตรวจพบการติดเชื้อเอชไอวี โดยไม่ต้องรอให้ภูมิต้านทานต่ำ (Test and Treat) และถือว่าการรักษาด้วยยาต้านไวรัสอย่างต่อเนื่อง สม่ำเสมอ เป็นวิธีการที่ป้องกันการแพร่ระบาดของการติดเชื้อเอชไอวีไปพร้อมกัน (Treatment as Prevention)
ดังนั้นการส่งเสริมให้ผู้ติดเชื้อได้มีโอกาสเข้าถึงบริการตรวจหาการติดเชื้อเอชไอวีโดยเร็ว เพื่อให้มีโอกาสเข้าถึงการรักษาด้วยยาต้านไวรัสจึงเป็นสิ่งสำคัญเป็นอย่างยิ่ง บทบาทของ คลินิกบริการตรวจโรคติดต่อทางเพศสัมพันธ์ นอกเหนือจากการให้บริการปรึกษาและตรวจ เลือดหาการติดเชื้อเอชไอวี ในรูปแบบที่บุคลากรสุขภาพเป็นผู้เสนอบริการ (PITC) แก่ ผู้มา รับบริการโรคติดต่อทางเพศสัมพันธ์ทุกรายแล้ว ควรให้บริการปรึกษาและตรวจเลือด หาการติดเช้ือเอชไอวีแก่คู่เพศสัมพันธ์ทุกคนของผู้มารับบริการทุกราย โดยรูปแบบการให้ บริการ อาจให้บริการปรึกษารายบุคคลหรือเป็นคู่ ตามความเหมาะสมกับบริบทของผู้รับ บริการแต่ละราย
แนวทางการให้บริการปรึกษาและตรวจหาการติดเชื้อเอชไอวี ประกอบด้วย
- การให้บริการปรึกษาก่อนการตรวจหาการติดเชื้อเอชไอวี (Pre-test counseling)
- การให้บริการปรึกษาหลังการตรวจหาการติดเชื้อเอชไอวี (Post-test counseling)
- การให้บริการปรึกษาต่อเนื่อง (Ongoing counseling)
1. การให้บริการปรึกษาก่อนการตรวจหาการติดเชื้อเอชไอวี (Pre-test counseling)
การให้บริการปรึกษาก่อนการตรวจหาการติดเชื้อเอชไอวี มีวัตถุประสงค์เพื่อให้ผู้มา รับบริการปรึกษามีความรู้ความเข้าใจที่ถูกต้องเกี่ยวกับโรคเอดส์ ระยะที่ยังตรวจไม่พบเชื้อ (window period) และสามารถประเมินพฤติกรรมเสี่ยง ระดับความเสี่ยง เพื่อการปรับลด พฤติกรรมเสี่ยงของตนเองได้อย่างเหมาะสม และเพื่อเตรียมความพร้อมในการตรวจหาการ ติดเชื้อเอชไอวีและการรับทราบผลการตรวจ
2. การให้บริการปรึกษาหลังการตรวจหาการติดเชื้อเอชไอวี (Post-test counseling)
สำหรับผู้มารับบริการที่ตรวจหาการติดเชื้อเอชไอวีทุกราย ควรได้รับบริการปรึกษา หลังการตรวจหาการติดเชื้อเอชไอวีเพื่อรับทราบสถานะการติดเชื้อ หากผลเลือดในครั้งนี้ ไม่พบการติดเชื้อเอชไอวี ควรให้การปรึกษาที่เน้นการปรับลดพฤติกรรมเสี่ยงเพื่อการป้องกัน ให้ผลเลือดเป็นลบตลอดไป และนัดมาตรวจหาการติดเชื้อเอชไอวีซ้ำในอีก 1 เดือนข้างหน้า หากพบว่าติดเชื้อเอชไอวี ควรให้การปรึกษาเพื่อช่วยให้ผู้รับบริการเข้าใจความหมายของ ผลการตรวจอย่างถูกต้อง สามารถปรับลดพฤติกรรมเสี่ยง กำหนดแนวทางในการลดและ ป้องกันการถ่ายทอดเชื้อเอชไอวี ลดปัญหาทางด้านจิตใจและอารมณ์ที่เกิดจากการทราบ ผลการตรวจ และให้การช่วยเหลือผู้รับบริการที่มีผลเลือดเป็นบวกให้สามารถปรับตัวกับ ภาวะการติดเชื้อได้อย่างเหมาะสม สามารถวางแผนแก้ไขปัญหาต่างๆ ที่อาจเกิดขึ้นตามมา รวมทั้งการให้การปรึกษาเพื่อส่งตัวเข้าสู่ระบบบริการรักษาพยาบาลตามสิทธิ์การรักษาโดยเร็ว เพื่อการดูแลรักษาด้วยยาต้านไวรัสอย่างเหมาะสมต่อไป
3. การให้บริการปรึกษาต่อเนื่อง (Ongoing counseling)
การให้การปรึกษาหลังตรวจหาการติดเชื้อเอชไอวี โดยส่วนใหญ่จะมีประเด็นและ ปัญหาต่างๆ ที่จำเป็นมากมาย ซึ่งผู้ให้การปรึกษาควรจัดให้มีบริการปรึกษาต่อเนื่องตาม ลำดับความสำคัญของปัญหาในผู้รับบริการแต่ละราย โดยทำการนัดหมายเป็นระยะตาม ความเหมาะสม ซึ่งประเด็นและปัญหาต่างๆ ได้แก่
- การให้การปรึกษาเพื่อเตรียมความพร้อมก่อนรับยาต้านไวรัส
- การให้การปรึกษาเพื่อติดตามการปรับตัว การตัดสินใจ การวางแผนการดำเนินชีวิต
- การให้การปรึกษาเพื่อเปิดเผยผลเลือด/เปิดเผยสถานการณ์ติดเชื้อเอชไอวี
- การให้การปรึกษากรณีคู่เพศสัมพันธ์มีผลเลือดต่าง (ฝ่ายหนึ่งมีผลเป็นลบ ขณะที่อีกฝ่ายผลเป็นบวก)
- การส่งต่อเพื่อเข้ารับบริการด้านสวัสดิการสังคม และการเข้ากลุ่มเพื่อนช่วยเพื่อน ผู้ให้บริการปรึกษาเรื่องโรคติดต่อทางเพศสัมพันธ์ สามารถให้การปรึกษาเพื่อตรวจหาการติดเชื้อเอชไอวีไปพร้อมๆ กับการให้การปรึกษารายบุคคล โดยรูปแบบการให้การ ปรึกษาอาจเริ่มต้นจากผู้มารับบริการเห็นความจำเป็นในการตรวจหาการติดเชื้อเอชไอวี หรือ หากผู้มารับบริการมิได้คำนึงว่าตนเองมีโอกาสในการติดเชื้อเอชไอวี ผู้ให้การปรึกษาควรเป็น ผู้เสนอให้ผู้รับบริการตรวจหาการติดเชื้อเอชไอวี เพื่อประโยชน์ต่อตัวผู้รับบริการซึ่งควรให้ ความสำคัญด้านสุขภาพและการตรวจวินิจฉัย เพื่อให้มีพฤติกรรมการป้องกัน การดูแลรักษา รวมทั้งการเข้าถึงบริการสุขภาพที่จำเป็นต่อไป
การตรวจคัดกรองซิฟิลิส (Syphilis screening tests)
การตรวจคัดกรองซิฟิลิส มีวัตถุประสงค์เพื่อตรวจหาซิฟิลิสโดยการตรวจเลือดในบุคคลที่ติดเชื้อแล้วแต่ยังไม่แสดงอาการเนื่องจากอยู่ในระยะฟักตัว (incubation period) หรืออยู่ในระยะที่ไม่แสดงอาการ (asymptomatic) หรือเข้าสู่ระยะแฝง (latent syphilis) แล้ว ซึ่งผู้ติดเชื้อเหล่านี้สามารถแพร่เชื้อซิฟิลิสสู่ผู้อื่นได้ การตรวจคัดกรองทำให้เราสามารถ ให้การวินิจฉัยโรคได้แต่เนิ่นๆ นำมาซึ่งการได้รับการรักษาที่รวดเร็ว อันเป็นการป้องกันไม่ ให้เชื้อแพร่กระจายไปสู่ผู้อื่น การตรวจคัดกรองซิฟิลิสสามารถทำได้โดยการตรวจเลือด (syphilis serologic screening tests)
การตรวจคัดกรองซิฟิลิสควรพิจารณาตรวจในบุคคล ดังต่อไปนี้
- หญิงตั้งครรภ์ทุกราย (all pregnant women)
- ผู้บริจาคโลหิต และอวัยวะอื่นๆ (people donating blood, blood products หรือ solid organ)
- มีเพศสัมพันธ์กับผู้ติดเชื้อซิฟิลิส (having a sex partner who has syphilis)
- บุคคลที่มีความเสี่ยงต่อการติดเชื้อ (high-risk of syphilis)
- ผู้ป่วยโรคติดต่อทางเพศสัมพันธ์ทุกราย
- ผู้ติดเชื้อเอชไอวี, ไวรัสตับอักเสบบี และไวรัสตับอักเสบซี (HIV, hepatitis B, hepatitis C)
- ผู้ให้บริการทางเพศ (commercial sex workers)
- ชายที่มีเพศสัมพันธ์กับชาย (MSM)
- บุคคลผู้มีพฤติกรรมทางเพศที่มีความเสี่ยงสูง เช่น มีเพศสัมพันธ์โดยไม่ใช้ถุงยางอนามัย ในกรณีต่อไปนี้ คือ มีคู่นอนมากกว่า 1 คนขึ้นไป, มีคู่นอนโดยไม่รู้จักกันมาก่อน (anonymous sex partners) เพิ่งเปลี่ยนคู่นอนใหม่ เปลี่ยนคู่นอนบ่อยๆ มีคู่นอนท มีอาการของโรคติดต่อทางเพศสัมพันธ์
การตรวจเลือดซิฟิลิส (Syphilis serologic tests) ประกอบด้วยการตรวจ 2 ชนิด คือ
1. Nontreponemal test ประกอบด้วย
- VDRL (Venereal Diseases Research Laboratory)
- RPR (Rapid Plasma Reagins)
Nontreponemal test หรือ non specific treponemal test เป็นวิธีการตรวจหา reagin antiboby ชนิดไม่เฉพาะต่อเชื้อโรคซิฟิลิส สามารถตรวจได้ทั้งในเชิง คุณภาพและเชิงปริมาณเป็นการตรวจที่ทำได้ง่าย และมีราคาถูก จึงนิยมใช้เป็นการตรวจ คัดกรองเบื้องต้น (preliminary screening tests) นอกจากนี้ Nontreponemal test ยังมีประโยชน์เพื่อใช้ดู serological activity ของ syphilis ว่าโรคอยู่ในระยะรุนแรง (active) หรือไม่ และยังใช้ประโยชน์ในการติดตามผลการรักษา (monitor effective of treatment)
VDRL เป็นวิธีทดสอบหา reagin antibody ในสิ่งส่งตรวจ โดยอาศัยหลักการ เกิดปฏิกิริยา antigen-antibody complex ซึ่งแอนติเจนที่ใช้ในการทดสอบเป็น cardiolipin/lecithin/cholesterol ซึ่งสกัดมาจากเนื้อเยื่อต่างๆ ของสัตว์เลี้ยงลูกด้วยนม เมื่อทำปฏิกิริยากับ reagin antibody จะเกิดการแขวนตะกอน (flocculation) จากนั้น อ่านปฏิกิริยาด้วยกล้องจุลทรรศน์
RPR มีหลักการตรวจหา reagin antibody ในสิ่งส่งตรวจ เหมือน VDRL แต่ต่างกันที่แอนติเจนเป็น cardiolipin suspension ซึ่งมีผงถ่านอนุภาคเล็กๆ ผสมอยู่ด้วย แอนติเจนทำปฏิกิริยากับ reagin จึงสามารถมองเห็นการเกิดการแขวนตะกอน (flocculation) ได้ด้วยตาเปล่า
2. Treponemal test ประกอบด้วย
- TPHA (Treponema Pallidum hemagglutination assay)
- TPPA (Treponema Pallidum particle agglutination test)
- FTA-ABS (Fluorescent Treponemal Antibody Absorption Test)
Treponemal test หรือ specific treponemal test เป็นการตรวจแอนติบอดีชนิดเฉพาะต่อเชื้อซิฟิลิส เนื่องจากเป็นการตรวจหาภูมิต้านทานต่อเชื้อ T. pallidum (detect antibodies against T. pallidum protein) ผลบวกของ treponemal test มี ความหมายว่าผู้ป่วยน้ันได้รับเช้ือซิฟิลิสแล้ว จึงใช้สาหรับตรวจยืนยัน (confirmatory test) หลังตรวจพบ nontreponemal test ให้ผลบวก
TPHA เป็นการตรวจท่ีใช้หลักการ micro-hemagglutination assay โดยการ ใช้เม็ดเลือดแดงท่ีถูก sensitize ด้วย sonicated T. pallidum มาทำปฏิกิริยากับน้ำเหลือง ของผู้ป่วยที่มี treponema antibody จะเกิด agglutination ขึ้น โดยการรวมตัวของเม็ด เลือดแดงเกาะกันเป็นร่างแหตกลงบนพื้นผิวของก้นหลุม treponemal test เป็นการตรวจ ซึ่งมีความแม่นยำสูง และเฉพาะต่อโรคซิฟิลิส ส่วน TPPA มีหลักการคล้าย TPHA
FTA-ABS เป็นวิธีมาตรฐานสำหรับการตรวจหาการติดเชื้อซิฟิลิส โดยใช้หลักการ Indirect immunofluorescent antibody test ห้องปฏิบัติการบางแห่งอาจจะไม่นิยม ตรวจด้วยวิธีนี้ เนื่องจากต้องอ่านผลด้วยกล้องจุลทรรศน์เรืองแสง
อย่างไรก็ตามในปัจจุบัน ด้วยความก้าวหน้าทางเทคโนโลยี มีการตรวจ treponemal test ใหม่ๆ ที่ได้รับพัฒนาขึ้นมาอีกมากมาย เช่น
- Immunochromatography test (Rapid test)
- Treponemal Enzyme Immunoassay (EIA)
- Chemiluminescence Immunoassay (CIA)
- IgG immunoblot test for T. pallidum (Western blot)
ลำดับและขั้นตอนการตรวจคัดกรองซิฟิลิส (Algorithm for screening for syphilis)
1. แบบดั้งเดิม (Traditional algorithm for screening syphilis)
เป็นแบบที่นิยมทำมานาน เริ่มต้นด้วยการตรวจ nontreponemal test ก่อน หาก ให้ผลบวก จึงตรวจยืนยันด้วยการตรวจด้วย treponemal test
Primary screening tests : Nontreponemal test
Confirmatory tests : Treponemal test
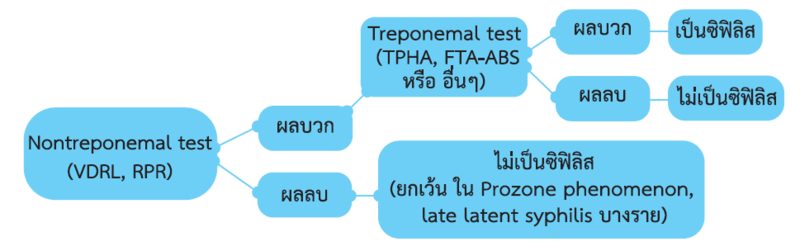
ข้อควรสังเกต : ในผู้ที่ติดเชื้อซิฟิลิสบางราย nontreponemal test อาจให้ผลลบได้ ซึ่งพบได้ในภาวะต่อไปนี้
- ปรากฎการณ์โปรโซน (Prozone phenomenon) พบได้ในซิฟิลิสระยะที่ 2เกิดจากภาวะที่ร่างกายผู้ติดเชื้อมีระดับแอนติบอดีสูงกว่าปกติ ทำให้ไม่สามารถเกิดปฏิกิริยา การจับตัวกันของ anitgen-antibody complex ทำให้เกิดเป็นผลลบลวง (false negative)
- ประมาณ 30% ของผู้ป่วยซิฟิลิสระยะแฝงช่วงปลาย (late latent syphilis) อาจให้ผลการตรวจ VDRL/RPR เป็นลบได้
- ในช่วงต้นๆ ของซิฟิลิสระยะที่ 1 (early primary syphilis)
2. แบบย้อนทาง (Reverse algorithm for screening syphilis)
เป็นแนวคิดจาก US-CDC เนื่องจาก ปัจจุบันมีการพัฒนาการตรวจ treponemal test ด้วยเทคโนโลยีใหม่ ซึ่งบางชนิดทำได้ง่ายและสะดวกรวดเร็วกว่า nontreponemal test ประกอบกับความนิยมใช้เครื่องตรวจวิเคราะห์อัตโนมัติ (automate) ในการตรวจ วินิจฉัยโรคทางห้องปฏิบัติการมากขึ้น ซึ่งมีข้อได้เปรียบกว่าวิธีแบบดั้งเดิมที่สามารถตรวจ พบการติดเชื้อซิฟิลิสได้แต่เนิ่นๆ จึงมีผู้เชี่ยวชาญเสนอแนวคิดที่จะใช้ treponemal test มาเป็น primary screening tests แทน nontreponemal test ซึ่งมักนิยมใช้ EIA หรือ CIA ในการตรวจด้วยเครื่องตรวจวิเคราะห์อัตโนมัติ ดังเช่นแนวทางของ 2014 European Guideline on the Management of Syphilis
ถ้า treponemal test ให้ผลบวก ให้ตรวจ nontreponemal test (VDRL หรือRPR) และถ้า nontreponemal test ให้ผลบวกด้วย ให้การวินิจฉัยเป็นซิฟิลิส ถ้า nontreponemal test ให้ผลลบ ให้ตรวจยืนยันด้วย treponemal test อีกครั้งหนึ่ง โดยใช้ treponemal test ที่ต่างชนิดกัน (different type treponemal test) ถ้าให้ผลบวก ให้การวินิจฉัยเป็น ซิฟิลิส
เปรียบเทียบการตรวจคัดกรองแบบ Traditional algorithm กับ Reverse algorithm
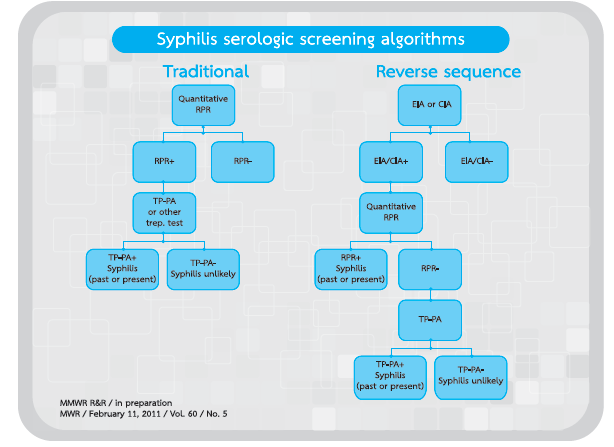
จาก http://www.cdc.gov/std/syphili... โดย Karen Hoover, MD, MPH และ Ina Park, MD, MS
สำหรับในประเทศไทยการตรวจยืนยันด้วย different type treponemal test อีกครั้ง อาจกระทำได้ยากเนื่องจากอาจมีปัญหาเรื่องงบประมาณและภาระงานด้านอื่นๆ มีมาก ลำดับและขั้นตอนแบบย้อนทาง อาจปรับให้เข้ากับความเหมาะสมของประเทศไทย ดังแผนผังข้างล่าง
Primary screening tests : Treponemal test
Treatment monitoring with : Non-treponemal test
เมื่อ nontreponemal test ให้ผลบวก ให้วินิจฉัยเป็นซิฟิลิส แต่ถ้า nontreponemal test ให้ผลเป็นลบ ให้พิจารณาดูว่ามีปัจจัยแห่งความเสี่ยงต่อการติดเชื้อหรือ high-risk (ระบุ ไว้ในหน้า 80) หรือไม่ หากเป็นผู้ที่มีความเสี่ยงต่อการติดเชื้อสูง ควรพิจารณาให้การรักษา แบบผู้ติดเชื้อซิฟิลิส
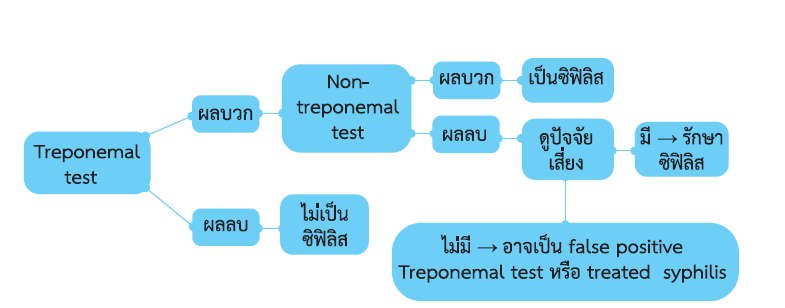
การแปลผลเลือดหาการติดเชื้อซิฟิลิส
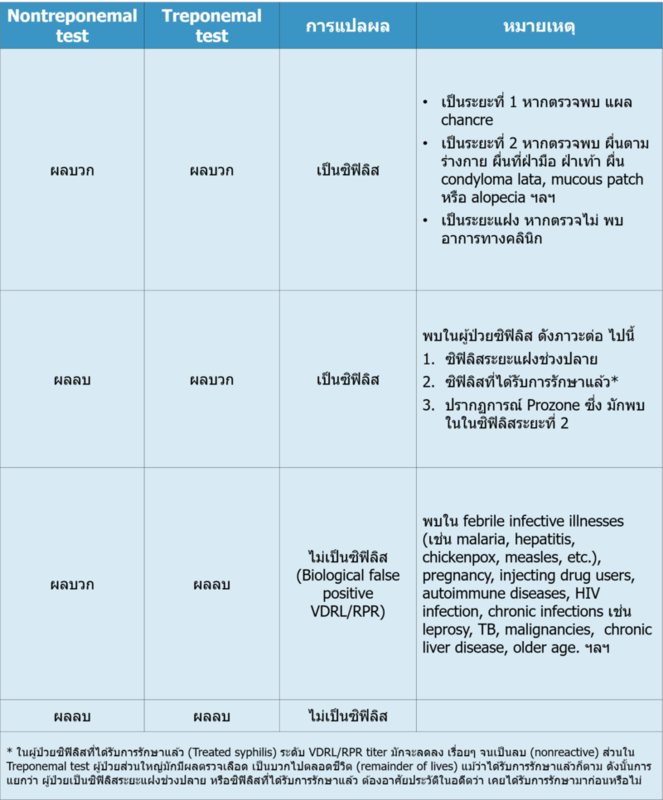
ข้อแนะนำเกี่ยวกับยารักษา โรคติดต่อทางเพศสัมพันธ์
1. ระดับความปลอดภัยของยาที่ใช้ในหญิงตั้งครรภ์ (Pregnancy Categories)
องค์การอาหารและยา ประเทศสหรัฐอเมริกา (U.S. Food and Drug Administration ; US FDA) แบ่งออกเป็น 5 ประเภท ได้แก่ Category A, B, C, D และ X1
Category A จากการศึกษาแบบมีกลุ่มควบคุมในหญิงตั้งครรภ์ พบว่า ยากลุ่มนี้ไม่มีความเสี่ยงใน การทำให้เกิดความผิดปกติของทารกในครรภ์เมื่อใช้ในช่วงไตรมาสแรก และไม่มีหลักฐาน ทางวิชาการที่แสดงความเสี่ยงต่อการเกิดความผิดปกติของทารกในครรภ์ เมื่อใช้ในช่วง ไตรมาสที่ 2 และ 3
Category B จากการศึกษาในสัตว์ พบว่า ยากลุ่มนี้ไม่มีความเสี่ยงในการทำให้เกิดความผิดปกติ ของตัวอ่อนในครรภ์ แต่ไม่มีการศึกษาแบบมีกลุ่มควบคุมในหญิงตั้งครรภ์หรือการศึกษาใน สัตว์ที่แสดงผลกระทบอันไม่พึงประสงค์ (นอกจากความสามารถในการสืบพันธุ์ลดลง) ซึ่ง ไม่มีการยืนยันในการศึกษาแบบมีกลุ่มควบคุมในหญิงตั้งครรภ์เมื่อใช้ในช่วงไตรมาสแรก (และ ไม่มีหลักฐานทางวิชาการที่แสดงความเสี่ยงต่อการเกิดความผิดปกติของทารกในครรภ์ เมื่อ ใช้ในช่วงไตรมาสที่ 2 และ 3)
Category C จากการศึกษาในสัตว์ พบว่า ยากลุ่มนี้ทำให้เกิดความผิดปกติของตัวอ่อนในครรภ์ (ตัวอ่อนเกิดวิรูป หรือ ตาย หรือ อื่นๆ) และไม่มีการศึกษาแบบมีกลุ่มควบคุมในหญิงตั้งครรภ์ หรือการศึกษาในหญิงตั้งครรภ์และสัตว์ที่สามารถหาได้ ดังนั้น ควรใช้ยากลุ่มนี้เมื่อมีการ ประเมินแล้วว่าจะเกิดประโยชน์มากกว่าความเสี่ยงในการทำให้เกิดความผิดปกติของทารก ในครรภ์
Category D มีหลักฐานทางวิชาการเชิงบวกที่แสดงให้เห็นว่า ยากลุ่มนี้มีความเสี่ยงในการทำให้ เกิดความผิดปกติของทารกในครรภ์ แต่ประโยชน์จากการใช้ยากลุ่มนี้ในหญิงตั้งครรภ์ สามารถยอมรับได้ แม้ว่ามีความเสี่ยงก็ตาม (เช่น ยาที่จำเป็นต้องใช้ในสถานการณ์ที่เป็น อันตรายถึงชีวิตหรือโรคร้ายแรง ซึ่งยาที่มีความปลอดภัยต่อหญิงตั้งครรภ์ไม่สามารถใช้ได้ผล)
Category X จากการศึกษาในสัตว์หรือมนุษย์ พบว่า ยากลุ่มนี้ทำให้เกิดความผิดปกติของตัวอ่อน หรือทารกในครรภ์ หรือมีหลักฐานทางวิชาการที่แสดงความเสี่ยงต่อความผิดปกติของทารก ในครรภ์จากประสบการณ์การใช้ยาในมนุษย์หรือสัตว์ และการใช้ยากลุ่มนี้ในหญิงตั้งครรภ์ ทำให้เกิดความเสี่ยงมากกว่าประโยชน์ที่จะได้รับ ดังนั้น ยากลุ่มนี้จึงจัดเป็นยาห้ามใช้ในหญิง ตั้งครรภ์ หรือในหญิงที่อาจจะตั้งครรภ์
2. ตัวอย่างยารักษาโรคติดต่อทางเพศสัมพันธ์แบ่งตาม US-FDA Pregnancy Categories1
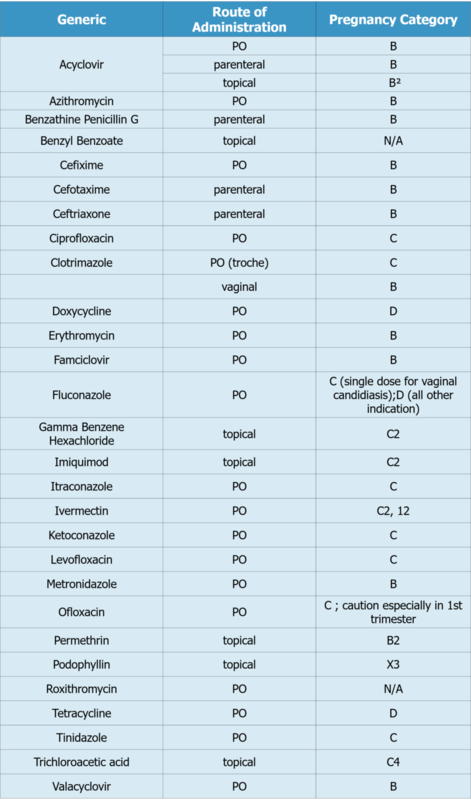
หมายเหตุ : N/A (Not Available) = ไม่พบข้อมูล
3. ปฏิกิริยาระหว่างยารักษาโรคติดต่อทางเพศสัมพันธ์กับยาอื่น6
1. ยาต้านเชื้อแบคทีเรีย (Antibacterial Drugs)
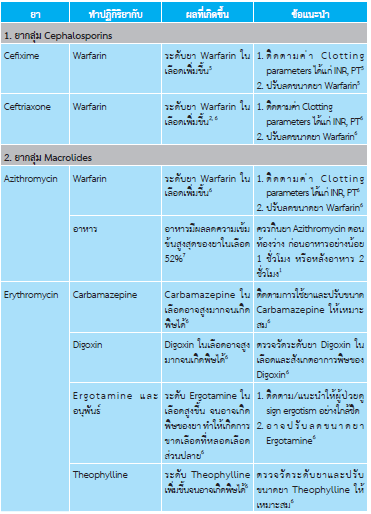
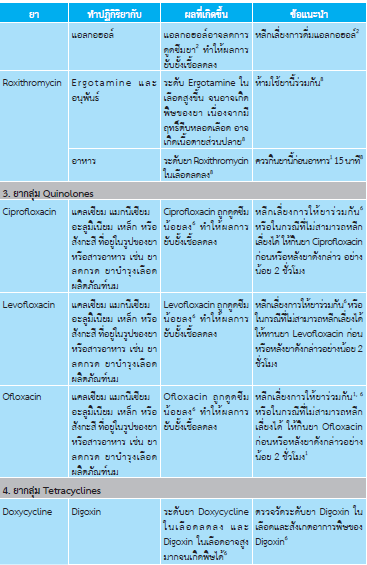
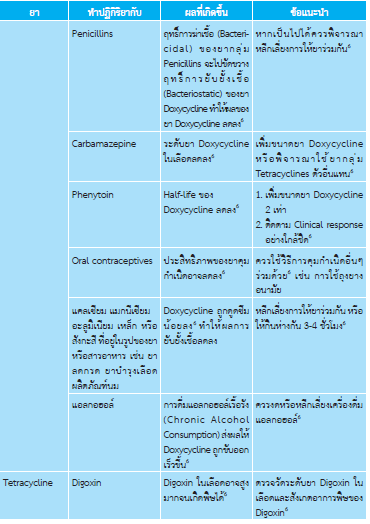
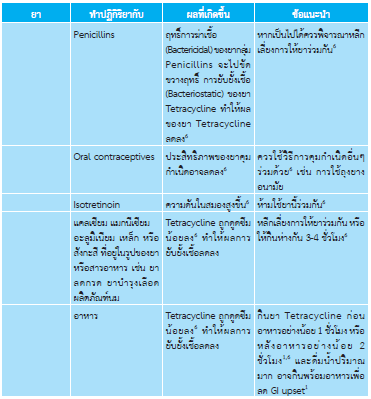
2. ยาต้านเชื้อรา (Antifungal Drugs
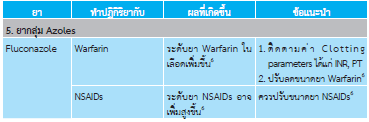
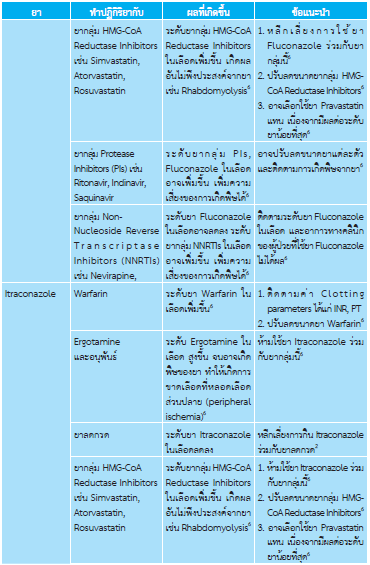
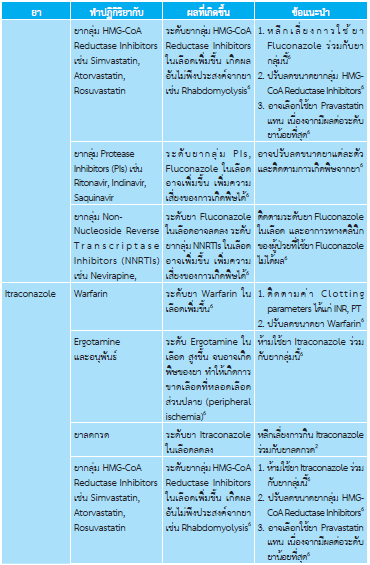
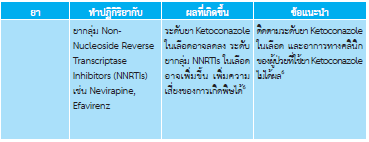
3. ยาต้านเชื้อโปรโตซัว (Antiprotozoal Drugs)
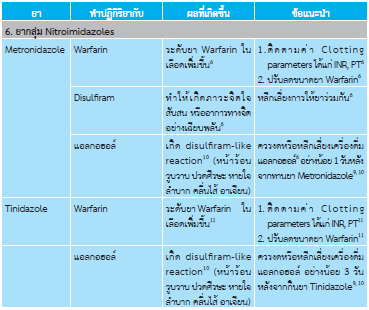
4. ยาต้านเชื้อปรสิต (Anti-Parasitic Drugs)
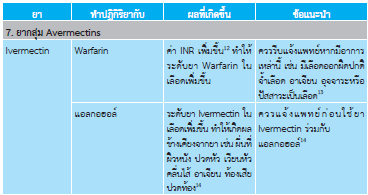
ข้อควรรู้เกี่ยวกับถุงยางอนามัย
ผู้ชายบางคนมีความเข้าใจผิดในการใช้ถุงยางอนามัยโดยเข้าใจว่าการติดโรคหรือตั้ง ครรภ์จะเกิดต่อเมื่อมีการหลั่งน้ำอสุจิ ดังนั้นจึงสวมถุงยางอนามัยเมื่อใกล้จะหลั่งน้ำอสุจิซึ่งเป็น ความเชื่อที่ผิด เนื่องจากโรคสามารถติดต่อได้ทันทีเมื่อสอดใส่โดยไม่สวมถุงยางอนามัย รวมทั้ง น้ำอสุจิอาจจะเล็ดลอดออกมาบางส่วนก่อนการหลั่ง ทำให้ตั้งครรภ์ได้
การเลือกถุงยางอนามัย
- เลือกถุงยางอนามัยให้เหมาะสมกับขนาดอวัยวะเพศชาย(ถุงยางอนามัยใหญ่เกินไปหลวมหลุดง่าย/ถุงยางอนามัยเล็กเกินไป ทำให้แตก ฉีกขาดง่าย)
- ควรใช้ถุงยางอนามัยที่ผ่านการรับรองคุณภาพโดยสำนักงานคณะกรรมการอาหาร
- เลือกซื้อจากร้านที่เก็บถุงยางอนามัยไว้ในที่เย็น ไม่ถูกแสงแดด หรืออยู่ในที่ที่มอุณหภูมิสูงเนื่องจากจะทำให้ถุงยางอนามัยเสื่อมคุณภาพ
- ควรพกถุงยางอนามัยหลายชิ้น (ถ้าเป็นพนักงานบริการควรพกหลายขนาด) ให้เพียงพอและเหมาะสมกับการใช้
- ไม่เก็บถุงยางอนามัยในที่ที่ถูกแสงแดด หรืออยู่ในที่ที่มีอุณหภูมิสูง เช่น ในรถ หรือมีการกดทับ หรือใส่รวมกับของอื่น เช่นกระเป๋ากางเกง เพราะจะทำให้คุณภาพถุงยางอนามัย เสื่อมคุณภาพ
เทคนิคการใช้สารหล่อลื่น
- ใช้สารหล่อลื่นชนิดที่มีน้ำหรือซิลิโคนเป็นส่วนผสมเท่านั้น เช่น กลีเซอรีน เค-วายเจลลี่เท่านั้น เป็นต้น
- อาจหยดสารหล่อลื่นเล็กน้อยลงในกระเปาะถุงยางอนามัย เพ่ือช่วยลดการเสียดสีของถุงยางอนามัยกับปลายอวัยวะเพศ
- อาจใช้สารหล่อลื่นหยดด้านนอกถุงยางอนามัย 1-2 หยด ทาให้ทั่วเพื่อลดการเสียดสี ความฝืด กับช่องคลอด หากร่วมเพศทางทวารหนักควรเพิ่มปริมาณสารหล่อลื่น เพื่อ ป้องกันการแตกของถุงยางอนามัย
- หากร่วมเพศทางทวารหนักควรเพิ่มปริมาณสารหล่อลื่น เพื่อป้องกันการแตกของถุงยางอนามัย
วิธีใช้ถุงยางอนามัยที่ถูกต้อง
- ตรวจสอบคุณภาพซองที่บรรจุถุงยางอนามัย ต้องไม่มี รอยฉีกขาดชำรุด ไม่มีสารหล่อลื่นไหลเยิ้ม และตรวจสอบวัน เดือน ปี ว่ายังไม่หมดอายุ ถ้าไม่ระบุวันหมดอายุ ให้นับเพิ่มจาก วัน เดือน ปี ที่ผลิตไม่เกิน 5 ปี
- ใช้นิ้วไล่ขอบถุงยางอนามัยที่อยู่ในซองไปด้านใดด้าน หนึ่ง ให้พ้นบริเวณที่จะฉีก
- ฉีกซองอย่างระมัดระวัง อย่าให้ถุงยางสัมผัสกับเล็บหรือเครื่องประดับที่มีคม และไม่ฉีกซองผ่านตัวถุงยางอนามัย
- รูดถุงยางอนามัยลงมาเล็กน้อยและตรวจสอบให้รอย ม้วนอยู่ด้านนอก
- สวมถุงยางอนามัยขณะที่อวัยวะเพศแข็งตัว โดยใช้นิ้ว หัวแม่มือและนิ้วชี้บีบกระเปาะถุงยางอนามัยเพื่อไล่ลมก่อนใส่ หาก ปล่อยให้มีลมอยู่ข้างในจะทำให้ถุงยางอนามัยแตกขณะร่วมเพศ
- รูดถุงยางอนามัยให้สุดโคนอวัยวะเพศ ใส่ถุงยาง อนามัยเพียงชั้นเดียว โดยใส่ตั้งแต่เริ่มแรกของการมีเพศสัมพันธ์ใน ทุกช่องทางไม่ว่าจะเป็นทางช่องคลอด ทางปาก และทวารหนัก
- ถ้าระหว่างมีเพศสัมพันธ์ มีถุงยางอนามัยแตก รั่ว หลุด ให้หยุดการมีเพศสัมพันธ์ หรือเปลี่ยนถุงยางอนามัยชิ้นใหม่แล้ว ค่อยมีเพศสัมพันธ์ต่อ
- ถ้าระหว่างการมีเพศสัมพันธ์รู้สึกฝืด ไม่ราบรื่น ให้ใช้ เจลหล่อลื่นประเภทน้ำ ไม่ควรใช้สารหล่อลื่นที่มีส่วนประกอบที่ น้ำมันเพราะจะทำให้ถุงยางอนามัยแตกได้ง่าย
- หลังเสร็จกิจให้จับขอบถุงยางอนามัยบริเวณโคน อวัยวะเพศ เพื่อกันน้ำอสุจิไม่ให้ไหลออกมา พร้อมทั้งถอนตัวออก จากคู่นอน ก่อนที่อวัยวะเพศชายจะอ่อนตัว
- ตรวจสอบถุงยางอนามัยว่ามี แตก รั่ว หรือหลุด หรือไม่
- ถอดถุงยางอนามัยโดยใช้กระดาษชำระพันรอบถุงยางอนามัย จับบริเวณกระดาษชำระแล้วรูดออก กรณีไม่มีกระดาษ ชำระให้ใช้นิ้วชี้สอดเข้าไปด้านในถุงยางอนามัยขณะที่อวัยวะเพศ อ่อนตัวลงเล็กน้อยแล้วรูดออก
- ห่อถุงยางอนามัยด้วยกระดาษแล้วทิ้งในถังขยะที่มี ฝา ปิด ไม่ควรทิ้งลงชักโครก
วิธีใช้ถุงยางอนามัยสตรีที่ถูกต้อง
ก่อนแกะห่อถุงอนามัยสตรีควรตรวจดูวันหมดอายุของถุงอนามัยสตรีทุกครั้งและใช้มือถูซองบรรจุให้ทั่วเพื่อให้สารหล่อ ลื่นกระจาย
- แกะห่อถุงอนามัยสตรีด้วยความระมัดระวัง อย่าให้ ถุงอนามัยสตรีฉีกขาด
- เลือกใส่ท่าที่ถนัด เช่น นั่งยองๆ ยืน หรือนอนชันเข่า
- ใช้นิ้วโป้งและนิ้วชี้บีบห่วงด้านในของถุงอนามัยเข้าหากันให้มีลักษณะเป็นเส้น
- สอดห่วงที่บีบไว้เข้าไปในช่องคลอด
- ใช้นิ้วชี้หรือนิ้วกลางสอดเข้าในถุงอนามัย แล้วดันเข้าไปให้ลึกที่สุด ระวังไม่ให้ถุงอนามัยบิดเป็นเกลียวและแนบไปกับ ช่องคลอด
- จับห่วงด้านนอกให้เข้าที่ขณะสอดใส่อวัยวะเพศชาย เมื่อสอดใส่เรียบร้อย แล้วไม่จำเป็นต้องยึดห่วงด้านนอกไว้อีกต่อไป
- สามารถทาสารหล่อลื่นภายในหรือภายนอกถุงอนามัย หรือจะทาโดยตรงที่อวัยวะเพศชายก็ได้
- การถอดถุงอนามัยควรทำก่อนลุกขึ้นยืน ให้จับที่ห่วง ด้านนอกแล้วบิดให้เป็นเกลียวเพื่อไม่ให้น้ำอสุจิไหลออกค่อยๆดึงถุง อนามัยออก ห่อให้มิดชิดก่อนทิ้งลงถังขยะ
ข้อพึงระวัง
- ระวังสอดใส่อวัยวะเพศชายไม่เข้าในถุงอนามัย
- ไม่ควรใช้ถุงอนามัยซ้ำ
- ห้ามใช้ร่วมกับถุงยางอนามัย เพราะจะเพิ่มโอกาสให้ชิ้นใด ชิ้นหนึ่งหรือทั้งสองชิ้นแตก





